دار الاشعة التداخلية مركز الدكتور احمد سعفان
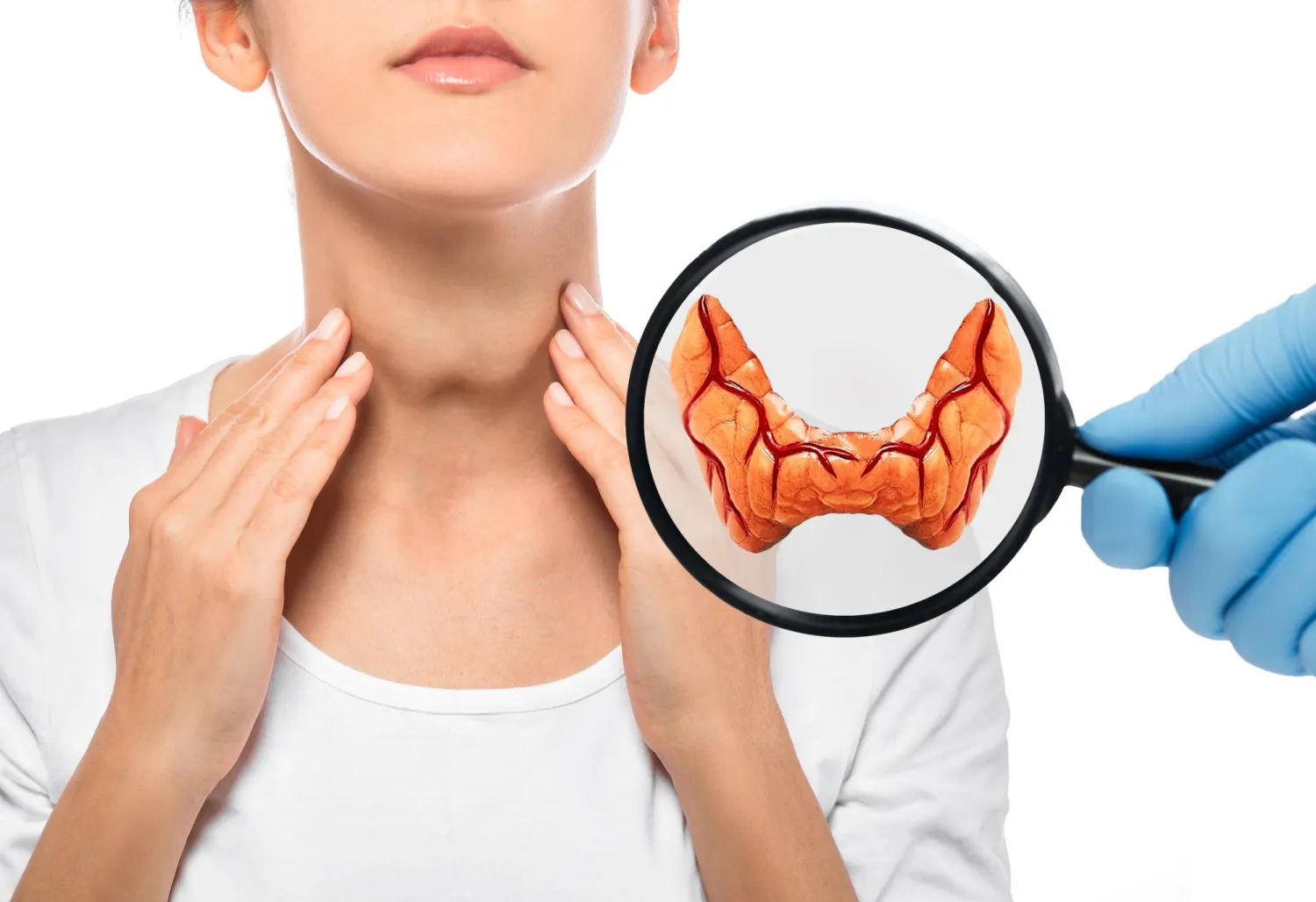
تضخم الغدة الدرقية تُعد أحد أهم أعضاء الجهاز الصمِّي في الجسم، حيث تلعب دورًا محوريًا في تنظيم العديد من الوظائف الحيوية من خلال إفراز الهرمونات الأساسية مثل الثيروكسين (T4) وثلاثي يود الثيرونين (T3) والهرمون المنشط للدرقية (TSH). تقع الغدة الدرقية في الجزء الأمامي من الرقبة، على شكل فراشة صغيرة، لكنها تتحكم في عمليات هامة تشمل معدل الأيض، درجة حرارة الجسم، نمو الشعر، ودرجة اليقظة النفسية.
عندما تتعرض الغدة لأي خلل، سواء بسبب نقص اليود، اضطرابات مناعية، أورام حميدة أو سرطانية، أو عوامل وراثية، قد يحدث تضخم الغدة الدرقية، والذي يعرف طبياً باسم Goiter. ويعد تضخم الغدة مشكلة شائعة تؤثر على ملايين الأشخاص حول العالم، وقد تكون بسيطة في البداية ولا تسبب أعراضًا واضحة، لكنها إذا تطورت، يمكن أن تؤدي إلى مشاكل صحية متعددة تشمل صعوبة البلع أو التنفس، تغير الصوت، واضطرابات هرمونية تؤثر على وظائف الجسم المختلفة.
أسباب التضخم متعددة وتشمل نقص اليود الغذائي، والذي يظل السبب الأكثر شيوعًا عالميًا، حيث يؤدي انخفاض اليود إلى تحفيز الغدة لإنتاج المزيد من الهرمونات لتعويض النقص، ما يؤدي إلى زيادة حجمها. كما يمكن أن يحدث التضخم نتيجة أمراض المناعة الذاتية مثل داء هاشيموتو أو مرض جريفز، التي تسبب فرط نشاط أو قصور الغدة الدرقية بشكل مزمن. بعض العقاقير والأمراض الوراثية أو الالتهابات المزمنة للغدة قد تلعب أيضًا دورًا في زيادة حجم الغدة.
تضخم الغدة الدرقية
يظهر تضخم الغدة الدرقية بأشكال متعددة؛ فقد يكون تضخمًا منتشرًا يشمل كامل الغدة، أو تضخمًا عقديًا حيث تتكون عقيدات منفصلة داخل الغدة. ويختلف التأثير الوظيفي للتضخم بحسب السبب: فقد يؤدي في بعض الحالات إلى فرط نشاط الغدة (Hyperthyroidism) مع أعراض مثل خفقان القلب، فقدان الوزن، والعصبية، أو إلى قصور الغدة (Hypothyroidism) مع التعب، زيادة الوزن، وبرودة الجسم.
من الناحية التشخيصية، يعتمد الأطباء على الفحص السريري، تحاليل الدم للهرمونات الدرقية، والأشعة الموجية أو التصوير بالرنين المغناطيسي لتحديد حجم الغدة، طبيعة النسيج، وعدد العقيدات. هذا التشخيص الدقيق يتيح تحديد السبب الأساسي للتضخم ووضع خطة علاجية مناسبة.
أحدث طرق العلاج تشمل الأدوية الهرمونية لتعديل نشاط الغدة، التدخل الجراحي في الحالات الكبيرة أو المعقدة، والأشعة التداخلية، التي أصبحت خيارًا متقدمًا يوفر دقة عالية وأقل تدخل جراحي مع فترة تعافي قصيرة ومضاعفات أقل. الأشعة التداخلية تمكن الأطباء من استهداف المناطق المصابة مباشرة، تقليل حجم العقيدات، ومعالجة فرط النشاط أو القصور دون الحاجة إلى شقوق جراحية كبيرة.
تضخم الغدة الدرقية ليس مجرد مشكلة جمالية، بل يحمل تأثيرًا مباشرًا على وظائف الجسم الأساسية والصحة النفسية للمريض. فارتفاع حجم الغدة قد يضغط على المريء أو القصبة الهوائية، مسببًا صعوبة في البلع أو التنفس، وقد يترك أثرًا نفسيًا بسبب مظهر الرقبة المنتفخة أو التغير في الصوت. لذلك، فإن التشخيص المبكر والمتابعة المنتظمة تعتبر من أهم الخطوات لتجنب المضاعفات، وضمان أفضل نتائج علاجية ممكنة.
في هذا السياق، تعتبر المعرفة العلمية الدقيقة حول تضخم الغدة الدرقية، أسبابها، وأحدث أساليب علاجها، بما في ذلك التدخلات الحديثة بالأشعة التداخلية، عاملًا حاسمًا لضمان صحة أفضل للمرضى، وتقليل المضاعفات الخطيرة، وتحسين جودة حياتهم بشكل عام.
أسباب تضخم الغدة الدرقية
يُعد تضخم الغدة الدرقية من الحالات الطبية الشائعة التي يمكن أن تؤثر على وظائف الجسم بشكل مباشر، وقد يكون مرتبطًا بعوامل غذائية، هرمونية، مناعية، أو جينية. لفهم أسباب تضخم الغدة الدرقية، من الضروري دراسة العوامل الأساسية التي تؤدي إلى زيادة حجم الغدة وظهور العقيدات أو الانتفاخ في الرقبة.
1. نقص اليود الغذائي
يُعتبر نقص اليود السبب الأكثر شيوعًا لتضخم الغدة الدرقية على مستوى العالم. اليود هو عنصر أساسي لتكوين هرمونات الغدة الدرقية: T3 وT4. عند نقص اليود في الجسم، تقل قدرة الغدة على إنتاج الهرمونات بالكمية المطلوبة، ما يحفز الغدة لإفراز الهرمون المنشط للدرقية (TSH) بشكل مستمر لمحاولة زيادة إنتاج الهرمونات. هذا التحفيز المزمن يؤدي إلى زيادة حجم الغدة تدريجيًا، مما يسبب التضخم. هذه الحالة شائعة في المناطق التي يقل فيها اليود في التربة أو الماء، مثل بعض المناطق الجبلية أو المناطق النائية.
2. أمراض المناعة الذاتية
تلعب الأمراض المناعية الذاتية دورًا رئيسيًا في تضخم الغدة الدرقية، حيث يهاجم جهاز المناعة الغدة بشكل غير طبيعي، مما يسبب تغيرًا في حجمها ووظيفتها:
-
داء هاشيموتو: يؤدي إلى قصور الغدة الدرقية المزمن. يهاجم الجهاز المناعي خلايا الغدة، مما يسبب الالتهاب التدريجي وتشكّل تضخم متساوي أو عقد صغيرة داخل الغدة.
-
مرض جريفز: يتسبب في فرط نشاط الغدة الدرقية. يُحفز الجسم الغدة على إفراز كميات مفرطة من الهرمونات، مما يؤدي إلى تضخمها وظهور أعراض فرط النشاط مثل خفقان القلب وفقدان الوزن.
3. العقيدات الدرقية
تتشكل أحيانًا عقيدات أو أورام صغيرة داخل الغدة، وقد تكون هذه العقيدات:
-
حميدة، مثل العقيدات الكيسية أو العقيدات الصلبة التي لا تسبب مشاكل سرطانية لكنها تساهم في زيادة حجم الغدة.
-
خبيثة، وفي حالات نادرة يمكن أن تتحول إلى سرطان الغدة الدرقية، والذي يؤدي إلى تضخم غير متساوٍ ويتطلب تدخلًا طبيًا سريعًا.
4. الوراثة والجينات
تلعب العوامل الوراثية دورًا في استعداد بعض الأفراد لتضخم الغدة الدرقية. إذا كان أحد أفراد العائلة يعاني من مشاكل في الغدة الدرقية أو تضخمها، فإن احتمال إصابة الأقارب يزيد بشكل ملحوظ. بعض الطفرات الجينية تؤثر على تكوين خلايا الغدة أو تنظيم إفراز الهرمونات، مما يؤدي إلى تضخم تدريجي.
5. الالتهابات المزمنة
العدوى أو الالتهاب المزمن للغدة الدرقية قد يسبب تورمًا مؤقتًا أو دائمًا للغدة. الالتهابات الفيروسية أو البكتيرية قد تؤدي إلى التهاب الغدة، ما يزيد من حجمها ويؤثر على إفراز الهرمونات. بعض الحالات الالتهابية تتحسن مع العلاج، بينما حالات أخرى قد تتطلب تدخلًا طبيًا أكثر دقة لتجنب استمرار التضخم.
6. الحمل والتغيرات الهرمونية
خلال الحمل أو فترات التغيرات الهرمونية، تزداد حاجة الجسم لهرمونات الغدة الدرقية لدعم نمو الجنين والحفاظ على وظائف الجسم. هذا التحفيز الزائد أحيانًا يؤدي إلى تضخم الغدة مؤقتًا. عادة ما يعود حجم الغدة إلى طبيعته بعد الولادة، إلا إذا كانت هناك مشاكل أخرى مثل نقص اليود أو اضطرابات المناعة.
7. الأدوية والعقاقير
بعض الأدوية قد تؤثر على نشاط الغدة الدرقية وتسبب تضخمها، مثل:
-
أدوية تحتوي على الليثيوم.
-
أدوية مضادة للفيروسات أو بعض أدوية القلب.
هذه الأدوية قد تتداخل مع إنتاج هرمونات الغدة، ما يحفز الغدة على التضخم لمحاولة تعويض النقص.
8. اضطرابات النمو والأورام
في بعض الحالات النادرة، يمكن أن ينجم التضخم عن أورام حميدة أو خبيثة تؤثر على بنية الغدة. أورام الغدة الدرقية، سواء كانت صغيرة أو كبيرة، تؤدي إلى تضخم موضعي أو غير متساوٍ. الكشف المبكر باستخدام الموجات فوق الصوتية أو الأشعة المقطعية يساعد على تحديد نوع الورم واتخاذ القرار العلاجي المناسب.
9. العوامل البيئية والتغذية
بجانب نقص اليود، بعض العوامل البيئية مثل التعرض للمعادن الثقيلة، المواد الكيميائية، أو التلوث قد تؤثر على الغدة وتسبب تضخمها. التغذية الغنية أو الفقيرة بعناصر معينة يمكن أن تحفز الغدة على زيادة حجمها لضمان توازن الهرمونات.
باختصار، تضخم الغدة الدرقية يحدث نتيجة تفاعل معقد بين العوامل الغذائية، الهرمونية، المناعية، الوراثية، والبيئية. نقص اليود، الأمراض المناعية الذاتية، العقيدات، والتغيرات الهرمونية هي الأسباب الأكثر شيوعًا، بينما تلعب الوراثة والالتهابات المزمنة والعوامل البيئية دورًا إضافيًا. فهم هذه الأسباب أمر بالغ الأهمية لتحديد استراتيجية التشخيص والعلاج المناسبة، سواء من خلال الأدوية، الجراحة، أو التدخلات الحديثة بالأشعة التداخلية. التشخيص المبكر يضمن السيطرة على التضخم، تقليل المضاعفات، والحفاظ على وظائف الجسم الحيوية.
هل تختلف أعراض فرط نشاط الغدة الدرقية عن أعراض قصورها؟
تلعب الغدة الدرقية دورًا محوريًا في الجسم من خلال إفراز الهرمونات الأساسية التي تنظم معدل الأيض ووظائف القلب والجهاز العصبي والهضمي. عند حدوث خلل في هذه الغدة، يمكن أن يظهر فرط نشاط الغدة الدرقية (Hyperthyroidism) أو قصور الغدة الدرقية (Hypothyroidism)، وكل حالة تتميز بمجموعة مختلفة من الأعراض. فهم هذه الاختلافات ضروري لتشخيص المرض بشكل دقيق ووضع خطة علاجية فعالة.
1. فرط نشاط الغدة الدرقية
فرط النشاط يعني أن الغدة تنتج كميات كبيرة من هرمونات T3 وT4، ما يزيد من معدل الأيض ويؤثر على مختلف أجهزة الجسم. أبرز الأعراض تشمل:
أ. الأعراض العامة
-
زيادة معدل ضربات القلب (Tachycardia)، أحيانًا تصل إلى خفقان واضح يمكن ملاحظته.
-
فقدان الوزن بالرغم من تناول الطعام بشكل طبيعي أو زائد.
-
زيادة الشهية ولكن مع استمرار فقدان الوزن.
-
العصبية والتوتر وسرعة الانفعال.
-
الإرهاق العضلي نتيجة فقدان الطاقة بالرغم من النشاط الزائد.
ب. الأعراض الجلدية والشعرية
-
تساقط الشعر أو ضعف الشعر.
-
ترقق الجلد وجفافه، أو أحيانًا ظهور تعرق زائد.
-
اهتزاز اليدين (Tremor)، وخصوصًا عند الحركة.
ج. الأعراض العصبية والنفسية
-
الأرق واضطرابات النوم.
-
القلق والتوتر النفسي.
-
صعوبة التركيز وضعف الذاكرة قصيرة المدى.
د. الأعراض القلبية والدورانية
-
خفقان القلب، ارتفاع ضغط الدم الطفيف أحيانًا.
-
زيادة خطر اضطرابات نظم القلب خاصة عند كبار السن.
هـ. الأعراض العضلية والعظمية
-
ضعف العضلات وخصوصًا في الأطراف العليا والسفلية.
-
هشاشة العظام على المدى الطويل إذا استمر فرط النشاط دون علاج.
2. قصور الغدة الدرقية
قصور الغدة يعني أن الغدة لا تنتج كميات كافية من هرمونات T3 وT4، ما يقلل من معدل الأيض ويؤثر على الجسم بطرق مختلفة تمامًا عن فرط النشاط. أبرز الأعراض تشمل:
أ. الأعراض العامة
-
الإرهاق والكسل المستمر.
-
زيادة الوزن بالرغم من تناول كميات قليلة من الطعام.
-
الشعور بالبرد بسهولة بسبب انخفاض معدل الأيض.
ب. الأعراض الجلدية والشعرية
-
جفاف الجلد وخشونته.
-
تساقط الشعر أو ترقق الحواجب خصوصًا في الطرف الخارجي.
-
تورم الوجه أو الأطراف بسبب تراكم السوائل في بعض الحالات.
ج. الأعراض العصبية والنفسية
-
بطء الحركة والكلام.
-
الاكتئاب وفقدان الحيوية.
-
ضعف التركيز والذاكرة، مع بطء التفكير.
د. الأعراض القلبية والدورانية
-
بطء ضربات القلب (Bradycardia) أحيانًا.
-
انخفاض ضغط الدم أحيانًا، والشعور بالدوار عند الوقوف بسرعة.
هـ. الأعراض العضلية والعظمية
-
ضعف العضلات مع صعوبة أداء الأنشطة اليومية.
-
تصلب المفاصل والشعور بالألم، خاصة عند الحركة.
3. مقارنة الأعراض بين الحالتين
يمكن تلخيص الاختلافات بين فرط النشاط وقصور الغدة الدرقية كما يلي:
| الفئة | فرط نشاط الغدة الدرقية | قصور الغدة الدرقية |
|---|---|---|
| معدل الأيض | مرتفع | منخفض |
| الوزن | فقدان الوزن | زيادة الوزن |
| الطاقة | نشاط زائد، عصبية | إرهاق، كسول |
| القلب | خفقان، سرعة ضربات القلب | بطء ضربات القلب |
| حرارة الجسم | شعور بالحرارة، تعرق زائد | شعور بالبرودة |
| الجلد والشعر | ترقق الجلد، تساقط الشعر | جفاف الجلد، تساقط الشعر |
| الحركة والنفسية | توتر، قلق، أرق | بطء، اكتئاب، خمول |
| العضلات | ضعف مؤقت مع فقدان الوزن | ضعف دائم، تصلب المفاصل |
4. أهمية التشخيص التفريقي
تحديد ما إذا كان التضخم مرتبطًا بـ فرط النشاط أو القصور أمر بالغ الأهمية، لأنه يحدد نوع العلاج. فالأدوية المستخدمة في فرط النشاط تهدف إلى تثبيط إنتاج الهرمونات، بينما الأدوية في قصور الغدة تعمل على تعويض النقص الهرموني. كما أن التدخل الجراحي أو الأشعة التداخلية يُقرر بناءً على طبيعة الحالة ووجود تضخم كبير أو عقيدات تهدد الوظائف الحيوية.
5. التشخيص والتحاليل
يعتمد التشخيص على تحاليل الدم التي تشمل:
-
قياس هرمونات T3 وT4.
-
قياس الهرمون المنشط للدرقية (TSH).
-
أحيانًا إجراء الموجات فوق الصوتية للغدة لتحديد الحجم وطبيعة النسيج.
-
تحليل الأجسام المضادة في حالة الشك بالأمراض المناعية الذاتية.
فرط نشاط الغدة الدرقية وقصورها يمثلان طرفي طيف واحد من اضطرابات الغدة الدرقية، مع أعراض متباينة تمامًا بسبب التأثير المختلف على معدل الأيض ووظائف الجسم. فرط النشاط يزيد من نشاط الجسم ويؤدي إلى فقدان الوزن والعصبية، بينما القصور يبطئ العمليات الحيوية ويؤدي إلى زيادة الوزن والخمول. التشخيص المبكر والتفريق بين النوعين أمر بالغ الأهمية لوضع خطة علاجية دقيقة، سواء عبر الأدوية الهرمونية، التدخل الجراحي، أو الأشعة التداخلية، مع متابعة مستمرة لضمان السيطرة على التضخم وتحسين جودة حياة المريض.
ثلاث هرمونات هامة تُفرزها الغدة الدرقية
تلعب الغدة الدرقية دورًا محوريًا في جسم الإنسان عبر إفراز ثلاث هرمونات أساسية هي الثيروكسين (T4)، ثلاثي يود الثيرونين (T3)، والكالسيتونين (Calcitonin). هذه الهرمونات تتحكم في معدل الأيض، نمو الجسم، وظائف القلب والجهاز العصبي، وتوازن الكالسيوم. فهم كل هرمون ووظيفته ضروري لتفسير أعراض اضطرابات الغدة الدرقية، مثل التضخم، فرط النشاط، أو القصور، ولتحديد خيارات العلاج المناسبة.
1. الثيروكسين (T4)
الثيروكسين هو الهرمون الرئيسي الذي تنتجه الغدة الدرقية، ويحتوي على أربع ذرات يود. يتم إفرازه في الدم ويصل إلى جميع أنسجة الجسم، حيث يتحول جزئيًا إلى T3 النشط داخل الخلايا.
أ. وظائف الثيروكسين
-
تنظيم معدل الأيض الأساسي (Basal Metabolic Rate): يزيد T4 من استهلاك الأكسجين وإنتاج الطاقة، ما يؤثر على الوزن، حرارة الجسم، ومستوى النشاط اليومي.
-
تحفيز نمو الأنسجة: يساهم في نمو وتطور الأعضاء، خصوصًا المخ والعظام أثناء الطفولة.
-
تنظيم وظائف القلب: يرفع معدل ضربات القلب ويحسن قوة الانقباض، ويزيد من تدفق الدم.
-
تأثير على الجهاز العصبي: يحسن اليقظة، سرعة الاستجابة، والتركيز.
-
توازن البروتينات والكربوهيدرات والدهون: يساعد على تفكيك الدهون والكربوهيدرات لإنتاج الطاقة، ويحفز تخليق البروتينات اللازمة للنمو.
2. ثلاثي يود الثيرونين (T3)
T3 هو الهرمون النشط الأكثر قوة الذي يتحول من T4 داخل الخلايا. على الرغم من أن كمية إفرازه أقل من T4، إلا أن تأثيره على الأيض ووظائف الجسم أكبر بكثير.
أ. وظائف T3
-
زيادة استهلاك الطاقة: يسرّع عمليات الأيض أكثر من T4، ما يؤدي إلى زيادة الحرارة والقدرة على العمل البدني.
-
تأثير مباشر على الأعضاء: ينظم أداء القلب، الكبد، الكلى، والعضلات.
-
دور حيوي في النمو العقلي والجسدي للأطفال: نقص T3 أثناء الطفولة قد يؤدي إلى تأخر النمو والتطور العقلي.
-
تحفيز الجهاز العصبي: يزيد من سرعة الاستجابة العصبية والنشاط الذهني.
-
توازن الغدة الدرقية نفسها: يعمل ضمن حلقة تغذية راجعة للتحكم في إفراز TSH من الغدة النخامية.
3. الكالسيتونين (Calcitonin)
الكالسيتونين هرمون آخر تنتجه الغدة الدرقية، لكنه يختلف عن T3 وT4 لأنه لا يؤثر بشكل مباشر على معدل الأيض، بل ينظم مستويات الكالسيوم والفوسفات في الدم والعظام.
أ. وظائف الكالسيتونين
-
تقليل تركيز الكالسيوم في الدم: يقلل من تحلل العظام ويخفض مستويات الكالسيوم عند ارتفاعه.
-
التحكم في العظام: يمنع فقدان الكالسيوم من العظام، ما يحافظ على كثافتها وصلابتها.
-
توازن الفوسفات: يشارك في ضبط مستويات الفوسفات في الدم، مما يحافظ على صحة العضلات والخلايا العصبية.
-
وظيفة وقائية: يقلل من خطر هشاشة العظام والتشققات، خصوصًا عند كبار السن.
4. التفاعل بين الهرمونات الثلاثة
تعمل هذه الهرمونات بشكل متكامل للحفاظ على التوازن الداخلي للجسم (Homeostasis):
-
T4 وT3 يتحكمان في معدل الأيض والنمو والطاقة، بينما الكالسيتونين يضمن ثبات مستوى الكالسيوم.
-
التوازن بين هذه الهرمونات ضروري لتجنب مشاكل مثل فرط النشاط (Hyperthyroidism)، القصور (Hypothyroidism)، أو مشاكل العظام.
5. أهمية هذه الهرمونات في الصحة العامة
-
الوظائف العصبية: أي خلل في T3 أو T4 يؤثر على التركيز والذاكرة والانتباه.
-
الوظائف القلبية والدورة الدموية: ارتفاع T3/T4 يزيد من خفقان القلب، بينما انخفاضهما يسبب بطء ضربات القلب.
-
الصحة العظمية: الكالسيتونين يحمي العظام من فقدان الكالسيوم ويمنع هشاشة العظام.
-
النمو والتطور: في الأطفال، نقص أي من هذه الهرمونات يؤدي إلى تأخر النمو الجسدي والعقلي.
-
التوازن الهرموني العام: أي اضطراب في هذه الهرمونات ينعكس على نشاط الغدة النخامية والغدد الأخرى في الجسم.
الغدة الدرقية تنتج ثلاث هرمونات رئيسية: T4، T3، والكالسيتونين، ولكل منها وظيفة محددة ومتكاملة مع الأخرى. T4 وT3 يتحكمان في معدل الأيض والطاقة والنمو ووظائف القلب والجهاز العصبي، بينما الكالسيتونين يضمن توازن الكالسيوم في الدم والعظام. الحفاظ على توازن هذه الهرمونات أمر بالغ الأهمية لتجنب مشاكل الغدة الدرقية، بما في ذلك التضخم، فرط النشاط، أو القصور. التشخيص المبكر، التحاليل الدقيقة، وفهم دور كل هرمون يمكن أن يوجه الطبيب لاختيار العلاج الأنسب، سواء عبر الأدوية، التدخل الجراحي، أو الأشعة التداخلية، مما يحسن صحة المريض ويقلل المضاعفات على المدى الطويل.
علاج تضخم الغدة الدرقية بالأشعة التداخلية
تُعد الأشعة التداخلية من أحدث التقنيات غير الجراحية المستخدمة لعلاج تضخم الغدة الدرقية، حيث توفر حلاً دقيقًا وآمنًا يقلل الحاجة للعمليات الجراحية التقليدية. تعتمد هذه الطريقة على توجيه الأدوات الطبية عبر الجلد مباشرة إلى الغدة باستخدام تقنيات تصويرية متقدمة مثل الموجات فوق الصوتية، الأشعة المقطعية، أو الفلوروسكوبي، مما يسمح بالوصول إلى الأنسجة المستهدفة بدقة وتقليل الأضرار على الأنسجة المحيطة.
1. المبادئ الأساسية للأشعة التداخلية
تعتمد الأشعة التداخلية على مبدأ الوصول المباشر إلى الغدة الدرقية أو العقيدات داخلها عبر نفاذ محدود، باستخدام إبرة أو قسطرة دقيقة. يتم توجيه هذه الأدوات تحت الرصد المباشر بواسطة أجهزة التصوير لتحديد موضع التضخم أو العقيدات، مع تجنب الأوعية الدموية والأعصاب المحيطة.
تتيح هذه التقنية التحكم في الجرعة أو كمية الحرارة أو الطاقة المطبقة على النسيج المصاب، مما يؤدي إلى تصغير حجم الغدة تدريجيًا أو القضاء على العقيدات دون الحاجة لشق جراحي كبير.
2. الفوائد الرئيسية لعلاج الغدة الدرقية بالأشعة التداخلية
-
تقليل التدخل الجراحي: لا تتطلب فتح الرقبة أو إزالة جزء كبير من الغدة.
-
دقة عالية: يمكن استهداف العقيدات أو المناطق المصابة بدقة تصل إلى ملليمترات.
-
أمان عالي: يقل خطر الإصابة بالعدوى أو النزيف مقارنة بالجراحة التقليدية.
-
تعافي أسرع: فترة النقاهة قصيرة نسبيًا، ويعود المريض لأنشطته اليومية بسرعة.
-
نتائج تجميلية أفضل: لا توجد شقوق كبيرة أو ندوب واضحة على الرقبة.
-
قابلية التكرار: يمكن تكرار الإجراءات إذا ظهرت عقيدات جديدة أو استعاد التضخم.
-
الحد من المضاعفات الهرمونية: إمكانية الحفاظ على وظيفة الغدة الطبيعية دون إزالة كاملة.
-
إجراءات تحت تخدير موضعي: غالبًا لا تحتاج لتخدير كلي، ما يقلل المخاطر القلبية والتنفسية.
-
متابعة دقيقة: يمكن مراقبة حجم العقيدات وحالة الغدة بشكل مستمر عبر التصوير.
-
تكلفة أقل نسبيًا: مقارنة بالعمليات الجراحية الكبيرة مع الإقامة الطويلة في المستشفى.
3. تقنيات الأشعة التداخلية المستخدمة
أ. التردد الحراري (Radiofrequency Ablation – RFA)
يتم إدخال إبرة دقيقة إلى العقيدة تحت توجيه الموجات فوق الصوتية، ثم توليد حرارة دقيقة لتدمير النسيج المصاب. هذه التقنية تقلل من حجم العقيدات بشكل فعال مع الحفاظ على الغدة المحيطة.
ب. الكي بالميكروويف (Microwave Ablation – MWA)
تعتمد على الموجات الكهرومغناطيسية عالية التردد لتسخين النسيج المستهدف وتدميره. توفر هذه التقنية سرعة أعلى ودقة أكبر في علاج العقيدات الكبيرة مقارنة بالطرق التقليدية.
ج. الحقن بالمواد المصلبة (Ethanol Ablation)
يتم حقن مادة كيميائية محددة داخل العقيدات لتقليصها تدريجيًا. تستخدم غالبًا للعقيدات الكيسية، وتتميز بتقليل الألم والمضاعفات.
4. خطوات الإجراء
-
التقييم والتخطيط: فحص الغدة بالموجات فوق الصوتية وتحليل وظيفة الغدة.
-
تحديد العقيدات أو التضخم: تحديد موقع وحجم كل عقدة بدقة.
-
تخدير موضعي: تخدير الجلد والمنطقة المحيطة بالغدة لتقليل الألم.
-
إدخال الإبرة أو القسطرة تحت التوجيه التصويري.
-
تطبيق الحرارة أو الطاقة أو الحقن الكيميائي لتقليص النسيج.
-
المتابعة بعد الإجراء: مراقبة الغدة عبر الموجات فوق الصوتية للتأكد من فاعلية العلاج.
5. السلامة والمضاعفات
الأشعة التداخلية آمنة نسبيًا، لكن بعض المضاعفات النادرة قد تشمل:
-
ألم موضعي مؤقت.
-
كدمات أو تورم بسيط.
-
اضطراب مؤقت في الصوت بسبب تأثير قريب على الحبال الصوتية.
مع التخطيط الدقيق واستخدام التقنيات الحديثة، تظل هذه المضاعفات قليلة جدًا مقارنة بالجراحة التقليدية.
6. المقارنة مع الجراحة التقليدية
-
الأشعة التداخلية: أقل تدخلاً، فترة نقاهة قصيرة، نتائج تجميلية أفضل، أقل مضاعفات.
-
الجراحة التقليدية: ضرورية للحالات الكبيرة جدًا أو المشبوهة سرطانيًا، لكنها تتطلب شق الرقبة، تخدير كلي، ومضاعفات محتملة أطول فترة تعافي.
تعد الأشعة التداخلية خيارًا متقدمًا وآمنًا لعلاج تضخم الغدة الدرقية، خاصة في الحالات التي لا تستدعي إزالة الغدة كاملة أو التدخل الجراحي الكبير. توفر دقة عالية، تعافي سريع، نتائج تجميلية أفضل، وتحافظ على وظيفة الغدة الطبيعية. مع استمرار تطور تقنيات مثل التردد الحراري، الكي بالميكروويف، وحقن المواد المصلبة، أصبح بالإمكان علاج الغدة بفعالية أكبر وتقليل المضاعفات، مما يجعل هذه الطريقة مستقبلًا واعدًا في إدارة تضخم الغدة الدرقية.
أخذ العينات وبزل التجمعات | أفضل دكتور أشعة تداخلية | الأشعة التداخلية | مركز الأشعة التداخلية
هل تليف الكبد يسبب الوفاة ؟ | أفضل دكتور أشعة تداخلية | الأشعة التداخلية | مركز الأشعة التداخلية
عمليات الأشعة التداخلية | أفضل دكتور أشعة تداخلية | الأشعة التداخلية | مركز الأشعة التداخلي
أفضل دكتور أشعة تداخلية في مصر | أفضل دكتور أشعة تداخلية | الأشعة التداخلية | مركز الأشعة التداخلية