دار الاشعة التداخلية مركز الدكتور احمد سعفان
متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) هي حالة طبية مزمنة تتميز بوجود ألم مستمر في منطقة أسفل البطن والحوض، ويُعتقد أنها ناتجة عن توسع الأوردة داخل الحوض أو خلل في الصمامات الوريدية. تعد هذه المتلازمة جزءًا من مجموعة اضطرابات الدورة الدموية الوريدية، وتؤثر بشكل أساسي على النساء في سن الإنجاب، خصوصًا اللواتي تعرضن لعوامل محفزة مثل الحمل المتعدد أو اضطرابات هرمونية محددة. تشكل PCS تحديًا طبيًا حقيقيًا بسبب تشابه أعراضها مع حالات أخرى، مثل آلام الحوض المزمنة الناتجة عن مشاكل في الرحم أو المبايض، مما يجعل التشخيص المبكر والدقيق أمرًا بالغ الأهمية لتجنب المضاعفات وتحسين جودة الحياة.
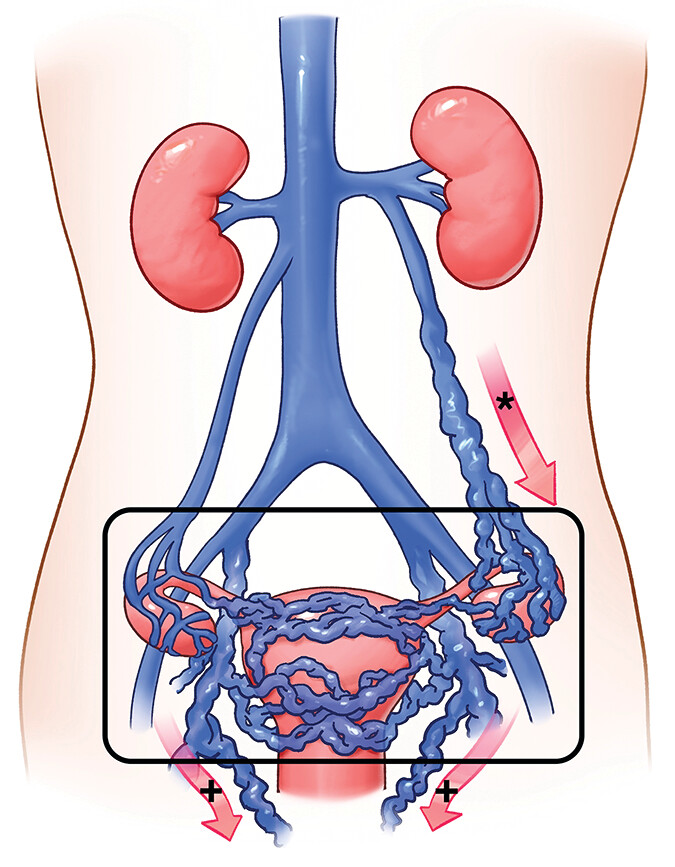
من الناحية التشريحية، تتضمن متلازمة احتقان الحوض توسع الأوردة الحوضية بشكل غير طبيعي، وهو ما يؤدي إلى ركود الدم داخل الأوردة، وزيادة الضغط الوريدي. يمكن أن يتسبب هذا الركود في تمدد الأوردة بشكل دائم، ويؤدي إلى تحفيز نهايات الأعصاب المسببة للألم، مما يفسر الشعور بالألم المزمن الذي يتفاقم عادة بعد الوقوف الطويل أو في أوقات معينة من الدورة الشهرية. يُشار إلى أن هذه الأوردة المتوسعة قد تكون مرئية أحيانًا في الفخذ أو الجزء الخارجي من الأرداف، وهو ما يربط بين أعراض الحوض ودوالي الساقين.
تشير الدراسات الطبية إلى أن نسبة انتشار متلازمة احتقان الحوض بين النساء تتراوح بين 10% إلى 30%، مع ارتفاع الاحتمالية لدى النساء اللواتي تجاوزن سن 30 عامًا ولديهن تاريخ من الحمل المتعدد. كما أن النساء اللواتي يعانين من خلل صمامات الأوردة أو ضعف جدار الأوعية الدموية الوريدية أكثر عرضة للإصابة بهذه المتلازمة. وبالرغم من ذلك، فإن العديد من الحالات تظل غير مشخصة لفترة طويلة بسبب التشخيص المتأخر أو الخاطئ، ما يزيد من أهمية التوعية الطبية والمجتمعية حول هذه الحالة.
متلازمة احتقان الحوض
تؤثر متلازمة احتقان الحوض بشكل كبير على جودة الحياة، حيث يشعر العديد من المرضى بالألم المزمن الذي يؤثر على النشاط اليومي، والحركة، والعمل، والعلاقات الاجتماعية. يعاني البعض من صعوبة في ممارسة الرياضة أو الجلوس لفترات طويلة، كما قد تؤثر الأعراض على الحياة الجنسية، مع شعور بعدم الراحة أو الألم أثناء الجماع، وهو ما يضيف بعدًا نفسيًا واجتماعيًا لحجم المشكلة الصحية. لذلك، فإن التعرف المبكر على الأعراض والتوجه لاستشارة طبية دقيقة يُعد من الخطوات الحاسمة في تقليل المضاعفات وتحسين جودة الحياة.
بالإضافة إلى الأعراض الجسدية، تشكل متلازمة احتقان الحوض تحديًا نفسيًا، حيث يعاني العديد من النساء من القلق والاكتئاب نتيجة الألم المزمن وتأثيره على الأنشطة اليومية. وتُشير الدراسات إلى أن الفحص المبكر وتقديم خطة علاجية مناسبة، سواء كانت دوائية أو تدخلية، يُسهمان في التخفيف من الأعراض النفسية وتحسين الحالة العامة للمريضة. وهذا يسلط الضوء على الأهمية المتزايدة للتوعية بين النساء حول العلامات المبكرة للمتلازمة، خاصة أولئك اللواتي لديهن عوامل خطورة مثل الحمل المتعدد أو السمنة أو التاريخ الجراحي في منطقة الحوض.
تلعب التوعية الطبية والاجتماعية دورًا مهمًا في الكشف المبكر عن PCS، حيث يمكن من خلال برامج التثقيف الصحي والفحوصات الدورية للنساء في سن الإنجاب تحديد الحالات المحتملة قبل تطور المضاعفات. كما أن التثقيف الفردي للمريضات حول أهمية التغيرات في نمط الحياة، مثل ممارسة الرياضة المنتظمة، وتجنب الوقوف لفترات طويلة، ورفع الأرجل عند الجلوس، يُسهم في الحد من حدة الأعراض وتحسين جودة الحياة بشكل عام.
أسباب متلازمة احتقان الحوض
متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) تنتج عن مجموعة من العوامل التشريحية والوظيفية التي تؤدي إلى ركود الدم داخل الأوردة الحوضية، مما يسبب توسعها وخلل وظيفي في الصمامات الوريدية. فهم الأسباب الدقيقة لهذه الحالة يُعد أمرًا بالغ الأهمية لتحديد خطة العلاج الأمثل، سواء كانت دوائية أو تدخلية، كما يساعد على التنبؤ بالمضاعفات المحتملة وتحسين جودة حياة المريضات.
أحد الأسباب الرئيسية لمتلازمة احتقان الحوض هو خلل صمامات الأوردة الحوضية. تحتوي الأوردة على صمامات تعمل كصمامات أحادية الاتجاه لضمان تدفق الدم من الأطراف إلى القلب، ومنع ارتجاعه. عند ضعف أو تلف هذه الصمامات، يعود الدم إلى الأوردة ويُسبب تراكمه داخل الحوض، مما يؤدي إلى زيادة الضغط الوريدي وتمدد جدران الأوردة بشكل دائم. هذا الخلل قد يكون خلقيًا في بعض الحالات أو مكتسبًا نتيجة الحمل المتكرر أو الإصابات السابقة في الحوض.
السبب الثاني المرتبط بالمتلازمة هو توسع الأوردة (Varicose Veins) داخل الحوض. تشبه هذه الأوردة المتوسعة الدوالي في الساقين، لكنها تحدث في الأوردة العميقة للحوض، مثل الوريد البطني أو الوريد المبيضي. يؤدي توسع هذه الأوردة إلى تراكم الدم والضغط على الأعصاب المحيطة، مما يُفسر الأعراض المزمنة للألم والحساسية في منطقة الحوض وأسفل البطن. في بعض الحالات، تكون الأوردة المتوسعة مرئية من الخارج أو تشكل دوالي تمتد إلى الفخذ أو الأرداف، وهو ما يربط بين الأعراض المحلية والأعراض المتفرقة في الأطراف.
تلعب العوامل الهرمونية دورًا كبيرًا في حدوث متلازمة احتقان الحوض، إذ تُعزز هرمونات الحمل والاستروجين والبروجستيرون توسع الأوردة الوريدية وتخفف من قوة جدارها العضلي. خلال فترة الحمل، يزداد حجم الدم ويضغط الرحم على الأوردة الحوضية، ما يفاقم الركود الدموي ويزيد من خطر تطور PCS. كما أن بعض الدراسات تشير إلى أن النساء اللواتي لديهن مستويات مرتفعة من هرمونات الإستروجين لفترات طويلة معرضات أكثر لتوسع الأوردة الحوضية، وهو ما يفسر ارتفاع نسبة الإصابة لدى النساء في سن الإنجاب مقارنة بالنساء بعد سن اليأس.
هناك عوامل أخرى مساعدة تسهم في تطور متلازمة احتقان الحوض، مثل الوزن الزائد الذي يزيد الضغط على الأوردة الحوضية ويحد من كفاءتها في تصريف الدم. التاريخ الجراحي في منطقة الحوض، مثل عمليات إزالة الأورام أو جراحات الرحم والمبايض، قد يؤدي إلى تغيير تدفق الدم الوريدي وحدوث ارتجاع أو انسداد جزئي للأوردة. كذلك، يمكن أن تؤثر العوامل الوراثية على قوة جدران الأوردة وفعالية صماماتها، ما يزيد من احتمالية الإصابة بالمتلازمة.
يُشير البحث الطبي إلى أن غالبية حالات PCS تكون متعددة العوامل، بمعنى أن خللاً في الصمامات الوريدية قد يتفاقم نتيجة الحمل أو زيادة الوزن أو التغيرات الهرمونية. هذا التداخل بين العوامل يجعل تشخيص المرض معقدًا أحيانًا، ويستدعي تقييمًا شاملًا لكل مريضه يشمل التاريخ الطبي، والفحص السريري، واستخدام تقنيات التصوير الحديثة لتحديد السبب الرئيسي وراء توسع الأوردة والأعراض المصاحبة.
من الناحية الوظيفية، يُسبب ركود الدم المزمن داخل الأوردة زيادة الضغط الوريدي الذي يؤدي إلى تمدد الأوعية، وتحفيز النهايات العصبية، مما يُفسر الألم المزمن الذي يشتكي منه المرضى. كما يمكن أن يؤدي الارتجاع الوريدي إلى تراكم السوائل والالتهاب المحلي، ما يزيد من شدة الأعراض ويجعلها أكثر مقاومة للعلاج التقليدي.
تُظهر الدراسات أيضًا أن النساء اللواتي يعانين من متلازمة احتقان الحوض غالبًا ما يكنّ عرضة لدوالي الساقين أو مشاكل وريدية أخرى، ما يُبرز العلاقة بين الأوعية الدموية السطحية والعميقة. فهم هذه العلاقة يُساعد الأطباء على وضع استراتيجيات وقائية مبكرة، مثل مراقبة توسع الأوردة أو تحسين نمط الحياة للحد من تطور الحالة.
في الخلاصة، تتنوع أسباب متلازمة احتقان الحوض بين خلل صمامات الأوردة، توسع الأوردة الداخلية، العوامل الهرمونية، والعوامل المساعدة مثل الوزن الزائد أو التاريخ الجراحي. إن فهم هذه العوامل بشكل دقيق ضروري للتشخيص السليم وتحديد العلاج الأنسب لكل حالة. علاوة على ذلك، فإن التقييم الشامل والعلاج المبكر يسهمان في الحد من المضاعفات، وتحسين نوعية حياة النساء المصابات، وتقليل التأثير النفسي والاجتماعي للألم المزمن المصاحب لهذه المتلازمة. كما أن إدراك العلاقة بين العوامل التشريحية والوظيفية والهرمونية يُسهم في تصميم برامج وقائية فعالة وتثقيف صحي مستمر للنساء في سن الإنجاب، بما يعزز الاكتشاف المبكر والفعالية العلاجية على المدى الطويل.
الأعراض والعلامات السريرية لمتلازمة احتقان الحوض
متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) تُعرف بتعدد أعراضها وتنوعها، ما يجعل التعرف عليها تحديًا طبيًا حقيقيًا. على الرغم من أن ألم الحوض المزمن هو العرض الأكثر شيوعًا، فإن المرض يشمل مجموعة واسعة من العلامات السريرية التي تتراوح بين الأعراض المزمنة اليومية والأعراض المرتبطة بالدورة الشهرية أو الجهاز التناسلي، إضافة إلى الأعراض الثانوية في الأطراف السفلية. فهم هذه الأعراض بشكل دقيق يُساعد في التشخيص المبكر وتقديم العلاج الأنسب لكل مريضه.
أول وأبرز الأعراض هي الألم المزمن أسفل البطن أو الحوض، الذي غالبًا ما يكون شعورًا بالثقل أو الضغط أو الاحتقان. يصف العديد من المرضى الألم بأنه مستمر أو متقطع، ويزداد شدته عند الوقوف لفترات طويلة أو بعد الأنشطة البدنية المكثفة. هذا الألم المزمن يكون عادة متدرجًا ويستمر لعدة أشهر أو سنوات، مما يؤثر بشكل مباشر على جودة حياة المريضات وقدرتهن على القيام بالأنشطة اليومية.
تتفاقم الأعراض أحيانًا بناءً على الدورة الشهرية أو الحالة الهرمونية للمرأة، حيث يلاحظ أن الألم يزداد قبل فترة الحيض أو خلالها، ويقل تدريجيًا بعد انتهاء الدورة. ويرجع ذلك إلى التأثير المباشر للهرمونات الأنثوية، وخاصة الاستروجين والبروجستيرون، على توسع الأوردة وزيادة الضغط الوريدي داخل الحوض. كما أن الوقوف الطويل أو الجلوس لساعات طويلة يُمكن أن يزيد من حدة الألم بسبب تراكم الدم وارتفاع الضغط في الأوردة.
هناك أيضًا أعراض مرتبطة بالجهاز التناسلي، حيث قد تعاني بعض النساء من ألم أثناء الجماع (dyspareunia)، أو شعور بالانزعاج أثناء الدورة الشهرية، أو ألم أثناء التبول أو التبرز أحيانًا. ويرتبط هذا النوع من الألم بتأثر الأوردة العميقة في الحوض التي تحيط بالرحم والمبايض والمثانة، ما يجعل النشاط اليومي والحياة الجنسية تحديًا كبيرًا في بعض الحالات.
بالإضافة إلى الأعراض الرئيسية، قد تظهر أعراض إضافية تشمل تورم الفخذ أو دوالي الساقين. ففي بعض الحالات، تمتد الأوردة المتوسعة من الحوض إلى الأطراف السفلية، ما يسبب ظهور دوالي في الساقين أو الفخذين، وهو ما يُمثل مؤشرًا خارجيًا يسهّل على الطبيب تحديد وجود توسع وريدي مرتبط بالحوض. هذه الأعراض الثانوية تؤكد الطبيعة المنتشرة للمرض، حيث يمكن أن يمتد تأثيره من الأعضاء الداخلية إلى الأوعية الدموية السطحية.
في بعض الحالات، قد تواجه المريضات مشاكل في الجهاز الهضمي أو الجهاز البولي نتيجة الضغط المستمر للأوردة المتوسعة على الأعضاء المجاورة. قد يشمل ذلك شعورًا بالامتلاء أو الانتفاخ أو تكرار التبول، وهي أعراض يمكن أن تؤدي إلى التشخيص الخاطئ إذا لم يؤخذ السياق الوريدي بعين الاعتبار. ولذلك، يُعتبر جمع التاريخ المرضي التفصيلي وفهم نمط الأعراض أمرًا أساسيًا للوصول إلى التشخيص الدقيق.
تجدر الإشارة إلى أن الأعراض النفسية والجسدية مترابطة في PCS. الألم المزمن المستمر يمكن أن يؤدي إلى القلق والتوتر والاكتئاب، وهو ما يؤثر على نوعية حياة المريضات وقدرتهن على المشاركة في الأنشطة الاجتماعية والعمل. كما أن الخوف من تفاقم الألم أثناء النشاط أو الجماع يُمكن أن يؤدي إلى انسحاب اجتماعي وتأثير سلبي على الصحة النفسية، مما يبرز أهمية نهج شامل يجمع بين العلاج الطبي والدعم النفسي.
تختلف شدة الأعراض بين المريضات، حيث يمكن لبعض النساء تحمل الألم المزمن بشكل نسبي، بينما تعاني أخريات من أعراض حادة تؤثر على الوظائف اليومية. ويرتبط هذا التفاوت بعوامل مثل حجم الأوردة المتوسعة، ودرجة ارتجاع الدم الوريدي، والتغيرات الهرمونية، إضافة إلى العوامل المساعدة مثل الوزن أو التاريخ الجراحي في الحوض. هذا التنوع يتطلب تقييمًا فرديًا لكل حالة، مع وضع خطة علاجية مخصصة تعتمد على شدة الأعراض واحتياجات المريضه.
تمثل الأعراض والعلامات السريرية لمتلازمة احتقان الحوض مزيجًا من الألم المزمن، الأعراض المرتبطة بالدورة الشهرية والجهاز التناسلي، والأعراض الثانوية في الأطراف السفلية أو الحوض. ويُعد التعرف المبكر على هذه الأعراض، وربطها بالتاريخ المرضي والفحص السريري والتصوير الطبي، خطوة حاسمة نحو التشخيص السليم وتقديم العلاج الفعال. كما أن فهم الأبعاد النفسية والاجتماعية للأعراض يُسهم في تحسين جودة حياة المريضات وتقليل التأثير النفسي للألم المزمن، ما يجعل النهج الطبي الشامل أمرًا ضروريًا في إدارة PCS.
التشخيص لمتلازمة احتقان الحوض
تشخيص متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) يمثل تحديًا طبيًا دقيقًا، نظرًا لتشابه أعراضها مع العديد من الحالات النسائية الأخرى مثل التهاب الحوض المزمن، والأورام الليفية، وأمراض المبايض أو الرحم. يعتمد التشخيص على الجمع بين الفحص السريري، والتاريخ الطبي التفصيلي، واستخدام تقنيات التصوير الحديثة، وفي بعض الحالات القسطرة الوريدية كمعيار ذهبي. ويُعد التشخيص المبكر والدقيق أمرًا أساسيًا لتحديد العلاج الأنسب وتقليل المضاعفات وتحسين جودة الحياة.
أول خطوة في التشخيص هي الفحص السريري، والذي يتضمن تقييم الألم المزمن في الحوض وأسفل البطن، وملاحظة أي توسع في الأوردة السطحية في الفخذ أو الأرداف، وفحص العلامات المرتبطة بالدوالي أو الضغط الوريدي. يساعد الفحص السريري على تمييز PCS عن الحالات الأخرى التي قد تسبب ألم الحوض المزمن، ويعتبر أساسًا لتحديد الحاجة إلى مزيد من الفحوصات التصويرية. كما يُجرى تقييم للعوامل المساعدة مثل الوزن، والتاريخ الجراحي في منطقة الحوض، والحمل المتعدد، وهو ما يُسهم في تحديد خطورة الحالة.
تلعب تقنيات التصوير الطبي دورًا محوريًا في تشخيص PCS، حيث توفر وسيلة لتقييم الأوردة الداخلية ووضع خطة العلاج. الموجات فوق الصوتية (Ultrasound/Doppler) تعد من الأدوات الأولية والآمنة، وتُستخدم لتقييم توسع الأوردة الوريدية وارتجاع الدم داخل الأوردة الحوضية. يمكن أن يُظهر فحص Doppler سرعة تدفق الدم، واتجاهه، ومدى ارتجاعه، وهو ما يُعطي مؤشرًا مباشرًا على وجود خلل صمامات الأوردة أو توسع الأوردة.
في الحالات الأكثر تعقيدًا، يُستخدم التصوير بالرنين المغناطيسي (MRI) أو الأشعة المقطعية (CT) لتقديم تقييم أكثر تفصيلًا للبنية الوريدية للحوض. يوفر MRI وCT رؤية ثلاثية الأبعاد للأوردة، مما يسمح بتحديد حجم الأوردة المتوسعة، وموقعها، وعلاقتها بالأعضاء المجاورة. كما يمكن استخدام هذه التقنيات لاستبعاد أمراض أخرى قد تسبب أعراض مشابهة، مثل الأورام أو الالتهابات المزمنة.
يعتبر القسطرة التشخيصية (Venography) المعيار الذهبي لتشخيص PCS، حيث تتيح تصوير الأوردة مباشرة بعد حقن صبغة خاصة، مما يسمح بتحديد مكان توسع الأوردة وارتجاع الدم بدقة متناهية. توفر هذه الطريقة معلومات دقيقة حول ديناميكية الدم الوريدي وتساعد الأطباء على تحديد الخيارات العلاجية الأكثر فعالية، سواء كانت تدخلية أو جراحية. كما أن القسطرة يمكن أن تُستخدم في بعض الحالات العلاجية نفسها، مثل الانصمام الوريدي، مما يجمع بين التشخيص والعلاج في إجراء واحد.
إحدى التحديات الرئيسية في تشخيص PCS هي التشخيص الخاطئ أو المتأخر. نظرًا لتشابه الأعراض مع حالات نسائية أخرى، قد يتم تفسير الألم المزمن على أنه ناتج عن اضطرابات هرمونية أو التهابات، مما يؤدي إلى تأخير العلاج الصحيح. تشير الدراسات إلى أن التأخير في التشخيص قد يصل أحيانًا إلى عدة سنوات، مما يزيد من معاناة المريضات ويؤثر سلبًا على جودة حياتهن. لذلك، يُعد الوعي الطبي والفحص الشامل والمتكامل أمرًا حيويًا لتجنب هذه الأخطاء.
علاوة على ذلك، يجب مراعاة التقييم النفسي والاجتماعي للمريضات عند التشخيص، حيث يمكن أن يؤدي الألم المزمن وعدم وضوح سبب الحالة إلى القلق والاكتئاب وتأثيرات سلبية على النشاط اليومي. يتطلب ذلك نهجًا شاملًا يجمع بين التقييم الطبي الدقيق والدعم النفسي والتثقيف الصحي، لضمان فهم المريضه لحالتها والمشاركة الفعالة في خطة العلاج.
تلعب أيضًا المراقبة المستمرة والمتابعة الدورية دورًا مهمًا في التشخيص، خاصة في الحالات التي تكون فيها الأعراض متقطعة أو تتفاقم خلال الدورة الشهرية. يسمح هذا النهج بتوثيق شدة الأعراض وتحديد الأنماط المرتبطة بالدورة الهرمونية أو النشاط البدني، مما يساعد الأطباء على وضع خطة علاجية مخصصة لكل مريضه. كما أن استخدام السجلات الطبية الرقمية والفحوصات المتكررة يُسهم في تحسين دقة التشخيص وتقليل احتمالية التغاضي عن توسع الأوردة الوريدية.
يعتمد تشخيص متلازمة احتقان الحوض على مزيج من الفحص السريري، والتاريخ الطبي، والتصوير الطبي، وفي بعض الحالات القسطرة الوريدية. يُعتبر التشخيص المبكر والدقيق حجر الزاوية في إدارة PCS، حيث يتيح تقديم العلاج الأنسب، سواء كان دوائيًا، أو تدخلًا بالأشعة التداخلية، أو جراحة، ويقلل من المضاعفات طويلة الأمد. كما أن فهم الديناميكية الوريدية للحوض والتعرف على الأعراض الرئيسية والثانوية يُسهم في تحسين جودة الحياة للنساء المصابات، ويؤكد على أهمية التوعية الطبية والاجتماعية حول هذه المتلازمة لضمان الاكتشاف المبكر والتدخل الفعال.
العلاج الطبي لمتلازمة احتقان الحوض
يهدف العلاج الطبي لمتلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) إلى تخفيف الألم، وتحسين جودة الحياة، والحد من تفاقم الأوردة المتوسعة داخل الحوض، مع مراعاة الحفاظ على الوظائف الطبيعية للأعضاء التناسلية. ويشمل هذا النهج مجموعة من التدابير الدوائية، والعلاج الهرموني، ونصائح نمط الحياة، مع إمكانية دمجها مع خيارات علاجية تدخلية أو جراحية حسب شدة الحالة واستجابة المريضة.
أول محور في العلاج الطبي هو إدارة الألم، إذ يُعتبر الألم المزمن أسفل البطن والحوض من أبرز الأعراض التي تؤثر على النشاط اليومي والحياة الاجتماعية للمريضات. تُستخدم عادة الأدوية المسكنة والمضادة للالتهاب (NSAIDs)، مثل الإيبوبروفين أو النابروكسين، لتقليل الالتهاب وتخفيف الألم. كما يمكن استخدام مسكنات أكثر قوة في حالات الألم الشديد، مع مراعاة الجرعات ومتابعة الوظائف الكبدية والكلوية لتجنب المضاعفات الدوائية. تساعد هذه الأدوية على تحسين القدرة على الحركة والنشاط اليومي، وتقليل الاعتماد على التوقف عن العمل أو الأنشطة الروتينية.
الجانب الثاني من العلاج الطبي يشمل العلاج الهرموني، والذي يُستخدم لتقليل توسع الأوردة الوريدية وتحسين تدفق الدم في الحوض. تعتمد الاستراتيجيات الهرمونية على تعديل مستويات هرمونات الاستروجين والبروجستيرون، والتي تؤثر مباشرة على ارتخاء جدران الأوردة. يمكن استخدام حبوب منع الحمل المركبة أو العلاج الهرموني الموجه لفترات محددة لتقليل تكرار الألم المرتبط بالدورة الشهرية، خاصة عند النساء اللواتي يعانين من تفاقم الأعراض قبل الحيض. كما يُستخدم أحيانًا العلاج الهرموني لمنع الحمل لفترات قصيرة، بهدف تقليل الضغط الوريدي داخل الحوض وتحسين تدفق الدم.
إضافة إلى العلاج الدوائي والهرموني، تلعب تغييرات نمط الحياة دورًا محوريًا في التخفيف من أعراض PCS. من أهم هذه التوصيات:
- ممارسة الرياضة المنتظمة، مثل المشي أو السباحة، لتحسين الدورة الدموية وتعزيز تدفق الدم من الأوردة إلى القلب، مما يقلل من الركود الوريدي داخل الحوض.
- رفع الأرجل عند الجلوس أو الاستراحة لتقليل الضغط الوريدي، خاصة بعد الوقوف الطويل أو النشاط البدني المكثف.
- تجنب الملابس الضيقة حول منطقة الحوض والبطن، لأنها قد تزيد من الضغط على الأوردة وتفاقم الألم.
- التحكم في الوزن، إذ أن الوزن الزائد يزيد من الضغط على الأوردة الحوضية ويعزز توسعها، ما يؤدي إلى زيادة شدة الأعراض.
من الإجراءات المكملة في العلاج الطبي، استخدام الدعامات أو الجوارب الداعمة للأطراف السفلية عند الحاجة، لتقليل ارتجاع الدم الوريدي نحو الحوض وتحسين تدفق الدم. يمكن دمج هذه الاستراتيجية مع الأدوية لتحسين النتائج العلاجية، خاصة عند المرضى الذين يعانون من دوالي الساقين أو أعراض الوريد العميق المصاحبة لـ PCS.
رغم فاعلية العلاج الطبي في تخفيف الأعراض، إلا أنه لا يعالج دائمًا السبب الأساسي لتوسع الأوردة أو خلل الصمامات. لذلك، يتم تقييم كل حالة بشكل فردي لتحديد ما إذا كان من الضروري دمج العلاج الطبي مع الإجراءات التدخلية بالأشعة التداخلية مثل الانصمام الوريدي (Embolization)، أو الجراحة في الحالات المستعصية. يتيح هذا النهج المتدرج تقديم علاج متكامل يبدأ بالتدابير الطبية المحافظة ويصل إلى التدخلات العلاجية الأكثر دقة عند الحاجة.
أحد التحديات المرتبطة بالعلاج الطبي هو تفاوت الاستجابة بين المريضات. بعض النساء قد يتحسن لديهن الألم بشكل ملحوظ مع الأدوية ونمط الحياة، بينما تعاني أخريات من استمرار الألم، خاصة إذا كان هناك خلل كبير في الصمامات الوريدية أو توسع ملحوظ في الأوردة. لذلك، من الضروري إجراء تقييم دوري واستجابة مستمرة للعلاج، مع تعديل الخطة العلاجية حسب الحاجة لضمان أفضل النتائج.
يُشير البحث الطبي إلى أن العلاج الطبي يجب أن يكون جزءًا من نهج متعدد الأبعاد، يشمل التثقيف الصحي والدعم النفسي، نظرًا للتأثير النفسي والاجتماعي للألم المزمن. فالتوجيه النفسي حول طبيعة المرض، وتوضيح علاقة الأعراض بالدورة الشهرية أو الأنشطة اليومية، يُسهم في تقليل القلق والاكتئاب المرتبط بالألم المزمن، ويعزز قدرة المريضات على الالتزام بخطة العلاج.
يشكل العلاج الطبي لمتلازمة احتقان الحوض أساسًا لإدارة الألم وتحسين جودة الحياة، ويعتمد على الأدوية المسكنة والمضادة للالتهاب، العلاج الهرموني، وتعديلات نمط الحياة. كما يجب تقييم الحاجة للتدخلات الإشعاعية أو الجراحية في الحالات المقاومة أو المستعصية. الجمع بين هذه الاستراتيجيات العلاجية، مع الدعم النفسي والتثقيف الصحي، يضمن إدارة متكاملة للمتلازمة، يقلل من المضاعفات طويلة الأمد، ويحسن القدرة الوظيفية للمريضات ويعزز جودة حياتهن بشكل عام.
العلاج التدخلي والجراحي لمتلازمة احتقان الحوض
تعد خيارات العلاج التدخلي والجراحي لمتلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) خطوة متقدمة بعد فشل أو محدودية العلاج الطبي، وتهدف إلى معالجة السبب الأساسي للأوردة المتوسعة أو خلل الصمامات الوريدية. وتشمل هذه الخيارات الأشعة التداخلية مثل الانصمام الوريدي (Embolization)، والجراحة في الحالات المستعصية، وتختلف هذه الأساليب في الفعالية، مدة التعافي، ومعدل المضاعفات.
الأشعة التداخلية: الانصمام الوريدي (Embolization)
يُعتبر الانصمام الوريدي الخيار الأول في العلاج التدخلي لمتلازمة احتقان الحوض، حيث يتم إدخال قسطرة دقيقة عبر وريد في الفخذ أو الرقبة للوصول إلى الأوردة المتوسعة في الحوض. بعد تحديد الأوردة المصابة بواسطة صبغة التباين، يُستخدم مادة سدادة أو لفائف معدنية صغيرة (Coils) لإغلاق الوريد المتوسع ومنع ارتجاع الدم، مما يقلل الضغط الوريدي ويخفف الألم المزمن.
تتميز هذه الطريقة بأنها طفيفة التوغل، آمنة، وفعالة، وتُظهر الدراسات نسب نجاح تتجاوز 85% في تحسين الأعراض على المدى الطويل. كما أن مدة التعافي قصيرة نسبيًا، إذ يمكن للمرضى العودة إلى نشاطهم اليومي بعد أيام قليلة من الإجراء، دون الحاجة إلى إقامة مستشفى طويلة. وبفضل الدقة المتناهية في استهداف الأوردة المصابة، تقل بشكل كبير مضاعفات الجرح أو العدوى، مقارنة بالجراحة التقليدية.
الجراحة
في الحالات المستعصية أو عندما يفشل العلاج التدخلي، يمكن اللجوء إلى الجراحة، والتي تشمل استئصال الأوردة المتوسعة أو ربطها. يُجرى هذا الإجراء عادة تحت التخدير الكلي، ويستهدف إزالة الأوردة التي لا يمكن الوصول إليها أو علاج خلل الصمامات الكبير. على الرغم من فعاليته، إلا أن الجراحة تتطلب فترة نقاهة أطول، وتحمل مخاطر أعلى من التدخلات الطفيفة، بما في ذلك العدوى، النزف، أو تأثر الأعصاب المحيطة.
تتمثل مقارنة العلاج التدخلي والجراحة في الفوائد والمضاعفات كالتالي:
- العلاج التدخلي: طفيفة التوغل، دقة عالية، فترة تعافي قصيرة، مضاعفات منخفضة، يمكن تكراره عند الحاجة.
- الجراحة: فعالية عالية في الحالات المعقدة، مناسبة للحالات المستعصية، فترة تعافي أطول، مخاطر أعلى، والتدخل أكثر تعقيدًا.
معايير اختيار العلاج
يعتمد اختيار العلاج بين التدخلي والجراحي على:
- شدة الأعراض: المرضى الذين يعانون من ألم شديد مستمر أو مضاعفات مرتبطة بالدوالي الوريدية قد يحتاجون لتدخل جراحي.
- توسع الأوردة وموقعها: إذا كانت الأوردة عميقة أو غير قابلة للوصول بالقسطرة، تُفضل الجراحة.
- استجابة العلاج الطبي: المرضى الذين لم تتحسن أعراضهم بعد العلاج الطبي المحافظ يُعدون مرشحين للعلاج التدخلي.
- الحالة الصحية العامة للمريضة: المرضى كبار السن أو اللواتي لديهن مشاكل قلبية قد يفضلون التدخلات الطفيفة لتقليل المخاطر.
فوائد العلاج التدخلي والجراحي
- تخفيف الألم المزمن وتحسين النشاط اليومي.
- تقليل الضغط الوريدي ومنع تفاقم الأوردة المتوسعة.
- تحسين جودة الحياة الجنسية والاجتماعية للمريضات.
- الوقاية من المضاعفات الثانوية مثل الدوالي الممتدة إلى الساقين أو الفخذ.
الاعتبارات بعد العلاج
بعد الإجراء التدخلي أو الجراحي، يحتاج المرضى إلى متابعة دقيقة لضمان نجاح العلاج واستمرارية النتائج. يشمل ذلك فحصًا سريريًا دوريًا، واستخدام تقنيات تصوير Doppler أو التصوير الشعاعي للتأكد من انسداد الأوردة المستهدفة وعدم حدوث ارتجاع دموي جديد. كما يُنصح باتباع تغييرات نمط الحياة، بما في ذلك ممارسة الرياضة المنتظمة، التحكم بالوزن، ورفع الأرجل عند الحاجة، للحفاظ على النتائج وتقليل احتمالية الانتكاس.
التحديات والمضاعفات المحتملة
على الرغم من فعالية العلاج التدخلي، إلا أن هناك بعض التحديات مثل:
- عدم الوصول لجميع الأوردة المتوسعة في الجلسة الأولى.
- نادراً حدوث التهاب أو نزف موضعي.
- احتمال استمرار الألم في حالات محددة نتيجة تفرعات وريدية عميقة.
أما الجراحة، فتتضمن مضاعفات أعلى تشمل:
- النزف أثناء أو بعد العملية.
- العدوى أو مشاكل شفاء الجرح.
- تأثير على الأعصاب المحيطة أو على الأعضاء المجاورة.
يمثل العلاج التدخلي والجراحي خطوة حاسمة في إدارة متلازمة احتقان الحوض، خاصة للحالات التي لم تتحسن مع العلاج الطبي. يتيح الانصمام الوريدي التدخلي علاجًا دقيقًا وآمنًا مع فترة نقاهة قصيرة، بينما تظل الجراحة خيارًا فعالًا للحالات المستعصية أو الأوردة غير القابلة للوصول بالقسطرة. الجمع بين التشخيص الدقيق، وتقييم شدة الحالة، واختيار العلاج الأنسب لكل مريضه، مع متابعة مستمرة، يضمن أفضل النتائج السريرية ويقلل من المضاعفات طويلة المدى، ويُحسن جودة حياة النساء المصابات بشكل كبير.