دار الاشعة التداخلية مركز الدكتور احمد سعفان
متلازمة احتقان الحوض تعد متلازمة احتقان الحوض (Pelvic Congestion Syndrome – PCS) من الحالات المرضية المزمنة التي تصيب الجهاز الوريدي في منطقة الحوض، وتُعتبر سببًا مهمًا ولكنه غالبًا غير مُشخّص بشكل كافٍ لآلام الحوض المزمنة لدى النساء. تتميز هذه المتلازمة بوجود توسع واحتقان في الأوردة الحوضية، خاصة الأوردة المبيضية، نتيجة خلل في آلية تصريف الدم الوريدي، مما يؤدي إلى تجمع الدم وزيادة الضغط داخل هذه الأوردة.
من الناحية الطبية، تُعرف متلازمة احتقان الحوض بأنها حالة يحدث فيها فشل في الصمامات الوريدية داخل أوردة الحوض، مما يسمح بارتجاع الدم (Venous Reflux) وتجمعه داخل الأوردة بدلاً من عودته بشكل طبيعي إلى القلب. يؤدي هذا الارتجاع إلى توسع الأوردة، وهو ما يُشبه إلى حد كبير ما يحدث في دوالي الساقين، ولكن في منطقة الحوض.
تُعد هذه الحالة أكثر شيوعًا بين النساء في سن الإنجاب، خاصة اللواتي أنجبن أكثر من مرة. وتشير الدراسات إلى أن نسبة كبيرة من النساء اللواتي يعانين من آلام الحوض المزمنة قد يكون لديهن درجة من درجات احتقان الحوض، إلا أن التشخيص الدقيق لا يزال يمثل تحديًا بسبب تشابه الأعراض مع حالات أخرى.
تؤثر متلازمة احتقان الحوض بشكل ملحوظ على جودة حياة المريضة، حيث تعاني العديد من النساء من ألم مزمن قد يستمر لعدة أشهر أو سنوات. هذا الألم غالبًا ما يكون غير محدد بدقة، ويزداد مع الوقوف لفترات طويلة أو في نهاية اليوم، وقد يتحسن عند الاستلقاء. كما قد يتفاقم الألم قبل الدورة الشهرية أو أثناءها، مما يزيد من العبء النفسي والجسدي على المريضة.
لا يقتصر تأثير المتلازمة على الألم فقط، بل يمتد ليشمل الجوانب النفسية والاجتماعية، حيث قد تؤدي الأعراض المزمنة إلى القلق، الاكتئاب، وضعف الأداء اليومي. كما أن الألم أثناء أو بعد العلاقة الزوجية (Dyspareunia) يُعد من الأعراض الشائعة، مما يؤثر على الحياة الزوجية وجودتها.
متلازمة احتقان الحوض
من الناحية الإنجابية، لا تزال العلاقة بين متلازمة احتقان الحوض والخصوبة قيد الدراسة، إلا أن بعض الأبحاث تشير إلى أن الاحتقان الوريدي قد يؤثر على البيئة المحيطة بالمبيضين والرحم، مما قد يكون له دور غير مباشر في تأخر الحمل في بعض الحالات.
تكمن صعوبة التعامل مع هذه المتلازمة في كونها حالة “صامتة نسبيًا” من حيث التشخيص، حيث قد تمر دون اكتشاف لفترات طويلة، أو يتم تشخيصها بشكل خاطئ على أنها اضطرابات أخرى مثل القولون العصبي أو بطانة الرحم المهاجرة. لذلك، فإن زيادة الوعي بهذه الحالة بين الأطباء والمرضى يُعد خطوة أساسية نحو تحسين التشخيص والعلاج.
في السنوات الأخيرة، شهدت طرق تشخيص وعلاج متلازمة احتقان الحوض تطورًا كبيرًا، خاصة مع تقدم تقنيات الأشعة التداخلية، التي وفرت حلولًا علاجية فعالة وغير جراحية، مثل قسطرة وغلق الأوردة المصابة، مما ساهم في تحسين الأعراض بشكل كبير لدى العديد من المرضى.
تعد متلازمة احتقان الحوض حالة طبية مزمنة تؤثر بشكل كبير على صحة المرأة وجودة حياتها، وتتطلب فهمًا دقيقًا لطبيعتها وآلياتها المرضية، بالإضافة إلى تشخيص مبكر وعلاج مناسب لتقليل الأعراض وتحسين النتائج على المدى الطويل.
التشريح الوظيفي لأوردة الحوض
يُعد الفهم الدقيق للتشريح الوظيفي للجهاز الوريدي في الحوض أمرًا أساسيًا لفهم آلية حدوث متلازمة احتقان الحوض، حيث تلعب الأوردة الحوضية دورًا محوريًا في تصريف الدم من الأعضاء التناسلية والأنسجة المحيطة بها. ويتميز هذا الجهاز بتعقيده وتداخل مكوناته، مما يجعله عرضة للاضطرابات في حال حدوث خلل في أحد عناصره.
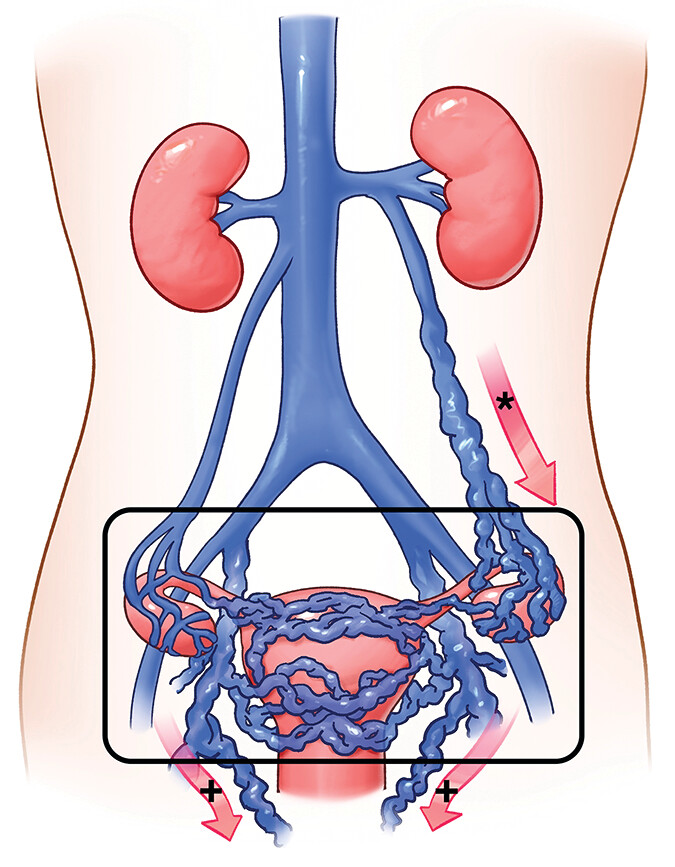
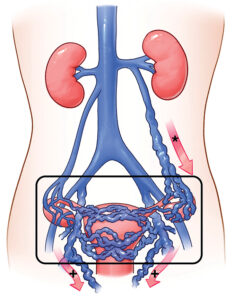
يتكون الجهاز الوريدي في الحوض من شبكة واسعة من الأوردة التي تشمل الأوردة المبيضية، الأوردة الرحمية، الأوردة المهبلية، بالإضافة إلى الضفائر الوريدية المحيطة بالمثانة والمستقيم. تتصل هذه الأوردة ببعضها البعض عبر شبكة من الاتصالات الوريدية (Venous Plexuses)، مما يسمح بمرونة في تصريف الدم، ولكنه في الوقت نفسه قد يسهم في انتشار الاحتقان في حالة حدوث خلل.
تُعد الأوردة المبيضية (Ovarian Veins) من أهم مكونات هذا النظام، حيث تقوم بتصريف الدم من المبيضين. تختلف طريقة تصريف هذه الأوردة بين الجانبين:
- الوريد المبيضي الأيمن يصب مباشرة في الوريد الأجوف السفلي (Inferior Vena Cava)
- الوريد المبيضي الأيسر يصب في الوريد الكلوي الأيسر
هذا الاختلاف التشريحي يجعل الوريد المبيضي الأيسر أكثر عرضة لحدوث الارتجاع والاحتقان، خاصة في حالات الضغط على الوريد الكلوي، وهو ما يُعرف بمتلازمة كسارة البندق (Nutcracker Syndrome).
تعتمد عملية عودة الدم الوريدي من الحوض إلى القلب على عدة عوامل، من أهمها:
- وجود صمامات وريدية تمنع رجوع الدم للخلف
- انقباض العضلات المحيطة بالأوردة
- الضغط داخل البطن والحوض
- حركة التنفس
تُعد الصمامات الوريدية عنصرًا حاسمًا في الحفاظ على اتجاه تدفق الدم، حيث تعمل كحواجز تسمح بمرور الدم في اتجاه واحد فقط نحو القلب. في الحالة الطبيعية، تُغلق هذه الصمامات عند محاولة رجوع الدم، مما يمنع حدوث الارتجاع.
في حالة ضعف أو تلف هذه الصمامات، يحدث ما يُعرف بـ “الارتجاع الوريدي”، حيث يعود الدم إلى الخلف ويتجمع داخل الأوردة، مما يؤدي إلى توسعها وارتفاع الضغط داخلها. ومع مرور الوقت، يؤدي هذا الاحتقان إلى ظهور الأعراض المرتبطة بمتلازمة احتقان الحوض.
كما تلعب الهرمونات، خاصة الإستروجين، دورًا مهمًا في التأثير على جدران الأوردة، حيث يؤدي إلى ارتخائها وزيادة قابليتها للتمدد، مما يساهم في تفاقم الحالة، خاصة خلال فترات الحمل أو التغيرات الهرمونية.
من الجدير بالذكر أن الحمل يُعد من العوامل الرئيسية التي تؤثر على الجهاز الوريدي في الحوض، حيث يؤدي إلى زيادة حجم الدم، وضغط الرحم المتضخم على الأوردة، بالإضافة إلى تأثير الهرمونات، مما قد يؤدي إلى تمدد الأوردة وفقدان كفاءة الصمامات.
يتميز الجهاز الوريدي في الحوض أيضًا بوجود مسارات بديلة لتصريف الدم، وهو ما يُعرف بالدورة الجانبية (Collateral Circulation)، والتي قد تكون مفيدة في بعض الحالات، لكنها قد تسهم أيضًا في انتشار الاحتقان إلى مناطق أخرى، مثل الفخذين أو المنطقة التناسلية.
يظهر التشريح الوظيفي لأوردة الحوض مدى التعقيد والتكامل في هذا النظام، ويُبرز أهمية الصمامات الوريدية والتوازن الديناميكي في تدفق الدم. وأي خلل في هذه المنظومة قد يؤدي إلى اضطرابات مزمنة مثل متلازمة احتقان الحوض، مما يستدعي فهمًا عميقًا لتشخيصها وعلاجها بشكل فعال.
ما هي متلازمة احتقان الحوض؟
تُعد متلازمة احتقان الحوض من الاضطرابات الوريدية المزمنة التي تصيب النساء بشكل أساسي، وتُصنّف ضمن أسباب آلام الحوض المزمنة ذات المنشأ الوعائي. من الناحية المرضية، تُعرف هذه المتلازمة بأنها حالة يحدث فيها توسع غير طبيعي واحتقان في الأوردة الحوضية نتيجة فشل الصمامات الوريدية، مما يؤدي إلى ارتجاع الدم وتجمعه داخل هذه الأوردة.
لفهم التفسير العلمي لهذه الحالة، يجب إدراك أن الجهاز الوريدي يعتمد على صمامات أحادية الاتجاه تضمن عودة الدم من الأطراف والمناطق السفلية إلى القلب. في الوضع الطبيعي، تمنع هذه الصمامات رجوع الدم للخلف، وتحافظ على تدفقه في الاتجاه الصحيح. ولكن في حالة متلازمة احتقان الحوض، يحدث خلل في هذه الصمامات، إما نتيجة ضعف خلقي أو مكتسب، مما يؤدي إلى فقدان قدرتها على الإغلاق بشكل فعال.
عندما تفشل هذه الصمامات، يحدث ما يُعرف بـ “الارتجاع الوريدي” (Venous Reflux)، حيث يعود الدم إلى الخلف ويتجمع داخل الأوردة الحوضية، خاصة الأوردة المبيضية. هذا التجمع يؤدي إلى زيادة الضغط داخل الأوردة، مما يسبب تمددها وتوسعها بشكل غير طبيعي، وهو ما يُعرف بالدوالي الحوضية.
تؤدي هذه التغيرات إلى سلسلة من التأثيرات المرضية، حيث يزداد الضغط الوريدي في الأنسجة المحيطة، مما يسبب تهيج النهايات العصبية وإفراز مواد التهابية، وهو ما يُفسر الشعور بالألم المزمن. كما أن الاحتقان المستمر يؤدي إلى نقص نسبي في تدفق الدم الفعّال، مما قد يؤثر على وظيفة الأعضاء الحوضية.
تختلف شدة الأعراض من مريضة لأخرى، وقد تتراوح بين ألم خفيف ومتقطع إلى ألم شديد ومزمن يؤثر على الحياة اليومية. ويُعد الألم من أبرز المظاهر السريرية، وغالبًا ما يكون غير محدد بدقة، ويزداد مع الوقوف لفترات طويلة أو في نهاية اليوم، نتيجة زيادة الضغط الوريدي.
من المهم التمييز بين متلازمة احتقان الحوض وما يُعرف بـ “دوالي الحوض”، حيث يُستخدم المصطلحان أحيانًا بشكل متبادل، إلا أن هناك فرقًا دقيقًا بينهما. فدوالي الحوض تشير إلى وجود توسع في الأوردة الحوضية يمكن ملاحظته بالتصوير، وقد يكون بدون أعراض. أما متلازمة احتقان الحوض، فهي حالة سريرية تتضمن وجود أعراض (خاصة الألم) بالإضافة إلى التغيرات الوريدية.
بمعنى آخر، ليس كل من لديه دوالي في أوردة الحوض يعاني من المتلازمة، ولكن كل مريضة تعاني من متلازمة احتقان الحوض لديها بالفعل تغيرات وريدية واضحة.
تتأثر هذه الحالة بعدة عوامل، من بينها التغيرات الهرمونية، خاصة هرمون الإستروجين، الذي يؤدي إلى ارتخاء جدران الأوردة وزيادة قابليتها للتمدد. كما أن الحمل المتكرر يُعد من العوامل المهمة، حيث يؤدي إلى زيادة حجم الدم والضغط على الأوردة، مما قد يسبب تلف الصمامات.
كما تلعب العوامل التشريحية دورًا في بعض الحالات، مثل وجود ضغط على الوريد الكلوي الأيسر، مما يؤدي إلى زيادة الضغط في الوريد المبيضي الأيسر، وبالتالي حدوث الاحتقان.
من الناحية المرضية، تُصنّف متلازمة احتقان الحوض ضمن أمراض القصور الوريدي المزمن، وتشترك في بعض آلياتها مع دوالي الساقين، إلا أنها تختلف من حيث الموقع والتأثيرات السريرية.
يُعد التشخيص الدقيق لهذه الحالة تحديًا، نظرًا لتداخل الأعراض مع حالات أخرى، مثل بطانة الرحم المهاجرة أو التهابات الحوض. لذلك، يعتمد التشخيص على مزيج من التقييم السريري والفحوصات التصويرية.
أسباب متلازمة احتقان الحوض
تُعد متلازمة احتقان الحوض من الحالات متعددة العوامل، حيث لا يمكن إرجاعها إلى سبب واحد محدد، بل تنتج عن تفاعل مجموعة من العوامل التشريحية والوظيفية والهرمونية. ويُعد فهم هذه الأسباب أمرًا بالغ الأهمية لتحديد الفئات الأكثر عرضة للإصابة، ووضع استراتيجيات فعالة للوقاية والعلاج.
يُعتبر ضعف أو تلف صمامات الأوردة من أهم الأسباب المباشرة لحدوث متلازمة احتقان الحوض. في الحالة الطبيعية، تحتوي الأوردة على صمامات أحادية الاتجاه تمنع رجوع الدم للخلف، وتساعد في توجيهه نحو القلب. ولكن في بعض الحالات، تكون هذه الصمامات غير كفؤة، سواء بسبب خلل خلقي أو نتيجة لعوامل مكتسبة، مما يؤدي إلى حدوث ارتجاع في الدم وتجمعه داخل الأوردة الحوضية.
هذا الارتجاع يؤدي إلى زيادة الضغط داخل الأوردة، مما يسبب تمددها وتوسعها تدريجيًا، وهو ما يُعرف بالدوالي. ومع استمرار هذه الحالة، تتفاقم الأعراض وتظهر بشكل مزمن.
تلعب التغيرات الهرمونية، خاصة هرمون الإستروجين، دورًا مهمًا في تطور هذه المتلازمة. يُعرف الإستروجين بتأثيره على جدران الأوعية الدموية، حيث يؤدي إلى ارتخائها وزيادة مرونتها، مما يجعلها أكثر عرضة للتمدد. لذلك، تُلاحظ زيادة انتشار هذه الحالة بين النساء في سن الإنجاب، حيث تكون مستويات الإستروجين مرتفعة نسبيًا.
كما أن التغيرات الهرمونية خلال الدورة الشهرية قد تفسر تزايد الأعراض في فترات معينة، خاصة قبل الحيض، حيث يحدث احتقان إضافي في الأوعية الدموية.
يُعد الحمل المتكرر من أبرز العوامل المرتبطة بمتلازمة احتقان الحوض. خلال الحمل، يزداد حجم الدم في الجسم بشكل كبير، كما يضغط الرحم المتضخم على الأوردة الحوضية، مما يعيق تدفق الدم ويزيد من الضغط داخلها. بالإضافة إلى ذلك، تؤدي الهرمونات المرتفعة خلال الحمل إلى ارتخاء جدران الأوردة، مما يزيد من احتمالية تمددها وفقدان كفاءة الصمامات.
ومع تكرار الحمل، قد تصبح هذه التغيرات دائمة، مما يؤدي إلى تطور الحالة بشكل مزمن حتى بعد انتهاء الحمل.
تلعب العوامل الوراثية أيضًا دورًا في زيادة القابلية للإصابة، حيث قد يكون لدى بعض النساء استعداد وراثي لضعف جدران الأوعية الدموية أو خلل في الصمامات الوريدية. ويُلاحظ في بعض الحالات وجود تاريخ عائلي لدوالي الساقين أو أمراض وريدية أخرى، مما يشير إلى وجود مكون جيني.
كما توجد بعض العوامل التشريحية التي قد تسهم في حدوث الاحتقان، مثل الضغط على الوريد الكلوي الأيسر (كما في متلازمة كسارة البندق)، أو الضغط على الوريد الحرقفي (كما في متلازمة ماي-ثرنر)، مما يؤدي إلى زيادة الضغط الوريدي في الحوض.
من العوامل الأخرى التي قد تساهم في تطور الحالة:
- الوقوف أو الجلوس لفترات طويلة، مما يزيد من تجمع الدم في الأوردة
- قلة النشاط البدني، التي تؤثر على كفاءة الدورة الدموية
- السمنة، التي قد تزيد من الضغط داخل البطن والحوض
تجدر الإشارة إلى أن هذه العوامل لا تعمل بشكل منفصل، بل تتفاعل معًا لتُحدث خللًا في التوازن الوريدي، مما يؤدي في النهاية إلى ظهور المتلازمة.
في بعض الحالات، قد لا يكون هناك سبب واضح، وهو ما يُعرف بالحالات مجهولة السبب (Idiopathic)، حيث تظهر الأعراض دون وجود عامل محدد يمكن تحديده.
عوامل الخطر المرتبطة بمتلازمة احتقان الحوض
تُعد متلازمة احتقان الحوض من الحالات التي ترتبط بعدد من عوامل الخطر التي تزيد من احتمالية حدوثها، خاصة لدى النساء في سن الإنجاب. ولا تُعتبر هذه العوامل أسبابًا مباشرة دائمًا، لكنها تساهم بشكل كبير في تهيئة البيئة المناسبة لظهور الخلل في الجهاز الوريدي بالحوض، مما يؤدي في النهاية إلى تطور المتلازمة.
من أبرز هذه العوامل تعدد الولادات (Multiparity)، حيث يُعد من أهم العوامل المرتبطة بمتلازمة احتقان الحوض. خلال الحمل، يزداد حجم الدم في الجسم بنسبة قد تصل إلى 50%، كما يؤدي الرحم المتضخم إلى الضغط على الأوردة الحوضية، مما يعيق عودة الدم إلى القلب. بالإضافة إلى ذلك، تؤدي التغيرات الهرمونية، خاصة ارتفاع مستوى الإستروجين، إلى ارتخاء جدران الأوردة وزيادة قابليتها للتمدد. ومع تكرار الحمل والولادة، قد تفقد الصمامات الوريدية كفاءتها تدريجيًا، مما يؤدي إلى حدوث الارتجاع الوريدي وتطور الاحتقان المزمن.
يُعد العمر أيضًا عاملًا مهمًا، حيث تزداد نسبة الإصابة بين النساء في سن الإنجاب، خاصة بين 20 و45 عامًا. في هذه المرحلة، تكون مستويات الهرمونات الأنثوية مرتفعة، وهو ما يؤثر على مرونة الأوعية الدموية. كما أن النشاط الهرموني المستمر قد يؤدي إلى تغييرات تدريجية في بنية الأوردة، مما يجعلها أكثر عرضة للتوسع والاحتقان.
من العوامل المؤثرة كذلك الوقوف لفترات طويلة، حيث يؤدي ذلك إلى زيادة الضغط الهيدروستاتيكي داخل الأوردة، خاصة في الأطراف السفلية والحوض. هذا الضغط المستمر يعيق عودة الدم إلى القلب، ويؤدي إلى تجمعه داخل الأوردة، مما يساهم في توسعها. وتُلاحظ هذه الحالة بشكل أكبر لدى النساء اللاتي تتطلب طبيعة عملهن الوقوف لفترات طويلة، مثل المعلمات أو العاملات في المجالات الخدمية.
كما يُعتبر التاريخ العائلي لأمراض وريدية من عوامل الخطر المهمة، حيث تشير بعض الدراسات إلى وجود مكون وراثي في ضعف جدران الأوردة أو خلل في الصمامات الوريدية. فإذا كان هناك تاريخ عائلي لدوالي الساقين أو القصور الوريدي المزمن، فإن احتمالية الإصابة بمتلازمة احتقان الحوض قد تكون أعلى.
تلعب قلة النشاط البدني دورًا إضافيًا في زيادة خطر الإصابة، حيث تؤثر على كفاءة الدورة الدموية، وتقلل من فعالية “مضخة العضلات” التي تساعد في دفع الدم الوريدي نحو القلب. كما أن نمط الحياة الخامل قد يؤدي إلى زيادة الوزن، وهو ما يُعد عاملًا إضافيًا يزيد من الضغط داخل البطن والحوض.
تُعد السمنة من العوامل التي قد تسهم في تفاقم الحالة، حيث يؤدي تراكم الدهون في منطقة البطن إلى زيادة الضغط على الأوردة الحوضية، مما يعيق تدفق الدم ويزيد من احتمالية الاحتقان.
من ناحية أخرى، قد تؤثر بعض العوامل الهرمونية، مثل استخدام وسائل منع الحمل الهرمونية أو العلاج بالهرمونات، على مرونة الأوعية الدموية، مما قد يزيد من قابلية الأوردة للتمدد، خاصة عند وجود عوامل أخرى مصاحبة.
كما أن بعض الحالات التشريحية الخاصة، مثل وجود ضغط على الأوردة (كما في متلازمة كسارة البندق أو متلازمة ماي-ثرنر)، قد تُعد عوامل خطر إضافية، حيث تؤدي إلى زيادة الضغط الوريدي في الحوض.
من المهم التأكيد على أن وجود عامل أو أكثر من هذه العوامل لا يعني بالضرورة الإصابة بالمتلازمة، ولكنه يزيد من احتمالية حدوثها، خاصة عند تداخل عدة عوامل معًا.
الأعراض السريرية لمتلازمة احتقان الحوض
تُعد الأعراض السريرية لمتلازمة احتقان الحوض من العوامل الأساسية التي تدفع المريضة لطلب الاستشارة الطبية، وغالبًا ما تكون هذه الأعراض مزمنة وغير محددة، مما يجعل التشخيص تحديًا في كثير من الحالات. وتتنوع الأعراض في شدتها وطبيعتها، وقد تتداخل مع أعراض حالات أخرى، وهو ما يستدعي تقييمًا دقيقًا.
يُعتبر ألم الحوض المزمن العرض الرئيسي والأكثر شيوعًا، ويُعرف بأنه ألم يستمر لمدة تزيد عن 6 أشهر. يتميز هذا الألم بأنه غير محدد بدقة، وغالبًا ما يكون في أسفل البطن أو منطقة الحوض، وقد يمتد إلى أسفل الظهر أو الفخذين. يوصف الألم عادة بأنه شعور بالثقل أو الضغط، وقد يكون مستمرًا أو متقطعًا.
من السمات المميزة لهذا الألم أنه يزداد مع الوقوف لفترات طويلة أو في نهاية اليوم، نتيجة زيادة الضغط الوريدي في أوردة الحوض. كما قد يتحسن عند الاستلقاء، حيث يقل الضغط ويسهل عودة الدم إلى القلب.
تُلاحظ العديد من المريضات زيادة في شدة الألم قبل الدورة الشهرية، ويُعزى ذلك إلى التغيرات الهرمونية التي تؤدي إلى توسع الأوعية الدموية وزيادة الاحتقان. كما قد يستمر الألم خلال فترة الحيض، مما يؤثر على النشاط اليومي للمريضة.
من الأعراض المهمة أيضًا الألم أثناء أو بعد العلاقة الزوجية (Dyspareunia)، وهو عرض شائع في متلازمة احتقان الحوض، وقد يكون له تأثير نفسي واجتماعي كبير. يحدث هذا الألم نتيجة زيادة الضغط في الأوردة الحوضية أثناء النشاط الجنسي، مما يؤدي إلى تفاقم الاحتقان.
تشكو بعض المريضات من الشعور بثقل أو امتلاء في منطقة الحوض، وهو شعور ناتج عن توسع الأوردة وتجمع الدم داخلها. وقد يزداد هذا الإحساس مع النشاط البدني أو في نهاية اليوم.
في بعض الحالات، قد تظهر دوالي مرئية في مناطق غير معتادة، مثل الفخذين، الأرداف، أو المنطقة التناسلية الخارجية. وتُعد هذه العلامة مؤشرًا مهمًا على وجود خلل في الجهاز الوريدي، وقد تكون مصاحبة لاحتقان الحوض.
كما قد تعاني بعض النساء من أعراض غير مباشرة، مثل:
- اضطرابات في الدورة الشهرية
- زيادة الإفرازات المهبلية
- شعور بعدم الراحة أثناء التبول
ورغم أن هذه الأعراض ليست محددة، إلا أنها قد تكون جزءًا من الصورة السريرية للمتلازمة.
من المهم الإشارة إلى أن شدة الأعراض لا تتناسب دائمًا مع درجة التغيرات الوريدية، حيث قد تعاني بعض النساء من أعراض شديدة رغم وجود تغيرات بسيطة، والعكس صحيح. ويُعتقد أن ذلك يعود إلى اختلاف حساسية الأعصاب واستجابة الجسم للاحتقان.
تُعد الجوانب النفسية جزءًا مهمًا من الأعراض، حيث قد يؤدي الألم المزمن إلى القلق، التوتر، والاكتئاب، خاصة في حال تأخر التشخيص أو عدم فعالية العلاج. كما أن تأثير المتلازمة على الحياة الزوجية قد يزيد من العبء النفسي.
تزداد صعوبة التشخيص بسبب تشابه هذه الأعراض مع حالات أخرى، مثل بطانة الرحم المهاجرة، التهابات الحوض، أو القولون العصبي، مما يستدعي استبعاد هذه الحالات قبل تأكيد التشخيص.
تتميز متلازمة احتقان الحوض بمجموعة من الأعراض المزمنة التي تؤثر بشكل كبير على جودة حياة المرأة، ويُعد التعرف المبكر على هذه الأعراض خطوة أساسية نحو التشخيص الصحيح والعلاج الفعّال، خاصة مع توفر خيارات علاجية حديثة مثل الأشعة التداخلية.
متلازمة احتقان الحوض والأشعة التداخلية
تُعتبر متلازمة احتقان الحوض (Pelvic Congestion Syndrome) من الحالات الوريدية المزمنة التي تصيب النساء في سن الإنجاب، حيث تؤدي إلى توسع الأوردة الحوضية وارتجاع الدم داخلها نتيجة ضعف الصمامات الوريدية أو عوامل هرمونية وتشريحية. تُسبب هذه الحالة ألمًا مزمنًا في أسفل البطن والحوض، وقد يمتد إلى الفخذين أو منطقة العانة، كما يمكن أن تؤثر على الحياة الجنسية والنفسية للمرأة. تقليديًا، كان العلاج يعتمد على الجراحة أو الأدوية المسكنة، لكن الأشعة التداخلية (Interventional Radiology) أحدثت ثورة في علاج هذه الحالة بطريقة أقل تدخلًا وأكثر أمانًا.
التعريف العلمي للأشعة التداخلية ودورها في علاج متلازمة احتقان الحوض
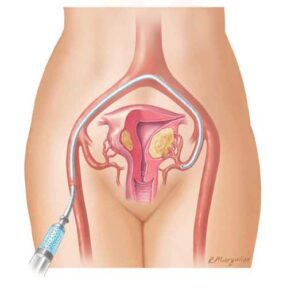
الأشعة التداخلية هي فرع من الطب يستخدم تقنيات التصوير الطبي لتوجيه أدوات دقيقة داخل الأوعية الدموية أو الأعضاء المستهدفة لإجراء علاجات دقيقة دون الحاجة إلى شق جراحي كبير. في حالة متلازمة احتقان الحوض، يتم توجيه قسطرة دقيقة داخل الأوردة المتوسعة تحت مراقبة الأشعة السينية أو الموجات فوق الصوتية، بهدف إغلاق الأوردة المتسببة في الاحتقان.
يتميز هذا الإجراء بعدة مزايا مقارنة بالجراحة التقليدية، فهو إجراء غير جراحي، يقلل من الألم والمضاعفات، ويتيح التعافي السريع. كما يساهم في الحفاظ على الأنسجة الطبيعية، وعدم الحاجة للتخدير الكلي في معظم الحالات.
الحالات التي يمكن علاجها بالأشعة التداخلية
يُعد علاج متلازمة احتقان الحوض بالأشعة التداخلية مناسبًا للنساء اللواتي يعانين من:
- توسع واضح في الأوردة المبيضية أو الحوضية.
- أعراض مزمنة لم تتحسن مع العلاج الدوائي التقليدي.
- حالات لم يُنصح فيها بالجراحة بسبب عوامل صحية أو تجميلية.
- آلام تؤثر بشكل كبير على جودة الحياة أو الحياة الزوجية.
تُركز الأشعة التداخلية على إغلاق الأوردة المتوسعة (Embolization) التي تسبب ارتجاع الدم واحتقانه، مما يقلل الضغط الوريدي ويخفف الألم بشكل ملحوظ.
تقنية قسطرة وحقن الأوردة (Embolization)
الإجراء يبدأ عادة بتخدير موضعي أو نصف كلي، حيث يتم إدخال قسطرة دقيقة عبر الوريد، غالبًا من الفخذ، ويتم توجيهها باستخدام الأشعة السينية إلى الأوردة المسببة للاحتقان. بعد ذلك، يتم حقن مواد سد أو إغلاق الأوردة، مثل:
- الملفات المعدنية (Coils): تساعد على انسداد الوريد بشكل دائم.
- المواد الكيميائية (مثل الكحول الإيثيلي): تعمل على تليف الوريد وإغلاقه تدريجيًا.
- الرغوة أو المواد اللاصقة الوريدية: تستخدم أحيانًا لتسريع الانسداد.
تستغرق العملية عادة بين 30 إلى 60 دقيقة، وتعتمد على عدد الأوردة المتورمة ومسارها التشريحي.
مميزات العلاج بالأشعة التداخلية
- إجراء غير جراحي: لا حاجة لشق جراحي كبير، مما يقلل المضاعفات الجراحية.
- تقليل الألم بشكل سريع: تظهر نتائج تحسن الألم غالبًا خلال أيام إلى أسابيع.
- سرعة التعافي: معظم المريضات يمكنهن العودة إلى نشاطاتهن اليومية خلال 1–2 يوم.
- الحفاظ على الأنسجة: لا يتم استئصال أي عضو، ويتم علاج الأوردة المتوسعة فقط.
- إمكانية إعادة الإجراء عند الحاجة: إذا ظهرت أوردة متوسعة جديدة، يمكن تكرار القسطرة.
المضاعفات والمخاطر المحتملة
رغم أن الإجراء آمن، إلا أن هناك بعض المخاطر:
- ألم أو شعور بعدم الراحة في منطقة الفخذ بعد العملية.
- كدمات أو تورم موضعي عند مكان إدخال القسطرة.
- احتمالية عودة الأعراض في بعض الحالات، خصوصًا إذا ظهرت أوردة جديدة.
- مضاعفات نادرة مثل العدوى أو إصابة وعاء دموي مجاور.
نتائج العلاج ونسب النجاح
أظهرت الدراسات أن نسبة نجاح القسطرة الوريدية تصل إلى 85–95% في تقليل الألم وتحسين جودة الحياة. كما تُظهر الفحوصات بعد الإجراء انخفاض حجم الأوردة المتوسعة وتحسن تدفق الدم الوريدي. غالبًا ما تتحسن الأعراض خلال أسابيع قليلة، مع استعادة المريضات نشاطهن الطبيعي بسرعة مقارنة بالجراحة التقليدية.
تأثير العلاج على الخصوبة
في كثير من الحالات، تُلاحظ تحسين فرص الحمل بعد علاج متلازمة احتقان الحوض بالأشعة التداخلية، خصوصًا عند النساء اللواتي يعانين من الاحتقان الوريدي المزمن الذي قد يؤثر على وظيفة المبايض أو الدورة الدموية في الحوض.
تُعد الأشعة التداخلية خيارًا فعّالًا وآمنًا لعلاج متلازمة احتقان الحوض، خصوصًا للنساء اللواتي يعانين من أعراض مزمنة أو غير مؤهلات للجراحة. فهي تقدم تحسنًا سريعًا في الألم، تعافيًا أسرع، وتقليل مضاعفات العلاج الجراحي. كما تسهم في تحسين جودة الحياة والعلاقة الزوجية، وقد تحسن الخصوبة في بعض الحالات. اختيار الإجراء المناسب يتطلب تقييمًا دقيقًا بواسطة طبيب متخصص في الأشعة التداخلية بعد التشخيص الدقيق باستخدام الفحوصات الحديثة مثل الموجات فوق الصوتية والرنين المغناطيسي والقسطرة التشخيصية.
أقرا ايضا
علاج دوالي الساقين بالأشعة التداخلية – أفضل دكتور أشعة تداخلية