دار الاشعة التداخلية مركز الدكتور احمد سعفان
علاج الصفراء الانسدادية بالمنظار تُعد الصفراء الانسدادية من الحالات الطبية المهمة التي تتطلب تدخلاً دقيقًا وسريعًا، حيث تحدث نتيجة وجود عائق يمنع تدفق العصارة الصفراوية من الكبد إلى الأمعاء. هذا الانسداد يؤدي إلى تراكم مادة البيليروبين في الدم، مما يسبب اصفرار الجلد والعينين، وهو العرض الأكثر وضوحًا. ومع تطور الطب، أصبح العلاج بالمنظار أحد أهم الوسائل الحديثة والفعالة للتعامل مع هذه الحالة دون الحاجة إلى جراحة تقليدية في كثير من الأحيان.
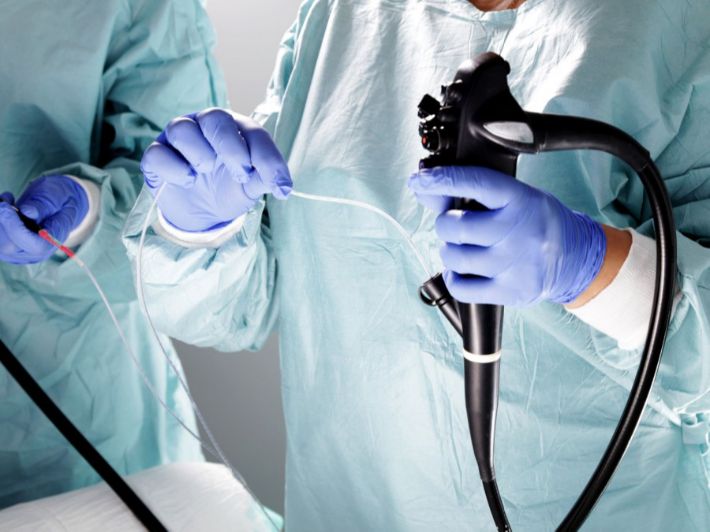
يعتمد علاج الصفراء الانسدادية بالمنظار على تقنية تُعرف باسم منظار القنوات المرارية والبنكرياسية (ERCP)، وهي إجراء يجمع بين التشخيص والعلاج في نفس الوقت. يتم إدخال منظار مرن عبر الفم مرورًا بالمعدة حتى الوصول إلى الإثني عشر، حيث تفتح القناة الصفراوية. من خلال هذا المنظار، يستطيع الطبيب تحديد مكان الانسداد بدقة، سواء كان ناتجًا عن حصوة، أو ورم، أو تضيق.
الميزة الأساسية لهذا الإجراء أنه يتيح إزالة السبب المباشر للانسداد. ففي حالة وجود حصوات، يمكن استخراجها باستخدام أدوات دقيقة تمر عبر المنظار. أما إذا كان الانسداد ناتجًا عن ضيق أو ورم، فيمكن توسيع القناة أو تركيب دعامة تساعد على تصريف العصارة الصفراوية بشكل طبيعي. هذا يقلل من الأعراض بسرعة ويحسن وظائف الكبد بشكل ملحوظ.
علاج الصفراء الانسدادية بالمنظار
يتميز العلاج بالمنظار بأنه أقل تدخلاً مقارنة بالجراحة، حيث لا يحتاج إلى شق جراحي، مما يقلل من فترة التعافي ويخفض من احتمالية حدوث مضاعفات مثل العدوى أو النزيف. كما أن المريض غالبًا ما يستطيع العودة إلى نشاطه الطبيعي خلال فترة قصيرة نسبيًا، خاصة إذا لم تكن هناك مضاعفات أخرى.
ورغم فعاليته، فإن الإجراء يتطلب خبرة طبية عالية، حيث أن التعامل مع القنوات الصفراوية والبنكرياسية يحتاج إلى دقة كبيرة. قد تحدث بعض المضاعفات النادرة مثل التهاب البنكرياس أو النزيف أو العدوى، لكنها تظل محدودة عند إجراء العملية في مراكز متخصصة وعلى يد فريق طبي مدرب.
قبل إجراء المنظار، يتم تقييم الحالة بشكل شامل من خلال الفحوصات المعملية والأشعة مثل السونار أو الأشعة المقطعية أو الرنين المغناطيسي، وذلك لتحديد السبب المحتمل للانسداد وتخطيط العلاج المناسب. كما يتم تحضير المريض بالصيام وإعطائه بعض الأدوية الوقائية حسب الحالة.
بعد الانتهاء من الإجراء، تتم متابعة المريض للتأكد من تحسن الأعراض وانخفاض مستوى البيليروبين في الدم. في بعض الحالات، قد يحتاج المريض إلى جلسات إضافية أو تدخلات مكملة حسب السبب الأساسي للانسداد.
يوجد نوعان من الصفراء
تُقسم الصفراء طبيًا إلى نوعين رئيسيين، وهما الصفراء الانسدادية والصفراء غير الانسدادية، ويُعد هذا التصنيف من الأمور الأساسية التي تساعد الأطباء على فهم السبب الكامن وراء الحالة وتحديد أسلوب العلاج المناسب. الصفراء بشكل عام هي عرض وليست مرضًا بحد ذاته، وتعبر عن زيادة مستوى مادة البيليروبين في الدم، وهي ناتجة عن تكسير خلايا الدم الحمراء.
النوع الأول هو الصفراء الانسدادية، وتحدث عندما يكون هناك عائق يمنع مرور العصارة الصفراوية من الكبد إلى الأمعاء. هذا الانسداد قد يكون داخل القنوات الصفراوية أو خارجها، ويؤدي إلى تراكم الصفراء داخل الكبد ومن ثم تسربها إلى الدم. من أهم أسباب هذا النوع حصوات المرارة، الأورام، أو التضيق في القنوات الصفراوية. يتميز هذا النوع بوجود أعراض مثل اصفرار الجلد، حكة شديدة، بول داكن اللون، وبراز فاتح.
أما النوع الثاني فهو الصفراء غير الانسدادية، وتحدث نتيجة خلل في عملية إنتاج أو تكسير البيليروبين، وليس بسبب انسداد في القنوات الصفراوية. هذا النوع قد يكون ناتجًا عن أمراض في الكبد مثل الالتهاب الكبدي، أو زيادة في تكسير كريات الدم الحمراء كما يحدث في بعض أمراض الدم. في هذه الحالة، تكون القنوات الصفراوية مفتوحة، ولكن المشكلة تكمن في قدرة الكبد على معالجة البيليروبين.
الفرق بين النوعين لا يقتصر فقط على السبب، بل يمتد إلى الأعراض وطرق التشخيص والعلاج. ففي الصفراء الانسدادية، يكون التدخل غالبًا لإزالة العائق، سواء بالمنظار أو الجراحة أو الأشعة التداخلية. أما في الصفراء غير الانسدادية، فيكون العلاج موجهًا نحو السبب الأساسي، مثل علاج التهاب الكبد أو السيطرة على أمراض الدم.
تشخيص نوع الصفراء يعتمد على مجموعة من الفحوصات، تشمل تحاليل الدم التي تقيس مستويات البيليروبين بأنواعه، بالإضافة إلى إنزيمات الكبد. كما تلعب الأشعة دورًا مهمًا، حيث يمكن من خلال السونار أو الأشعة المقطعية تحديد ما إذا كان هناك توسع في القنوات الصفراوية، وهو ما يشير غالبًا إلى وجود انسداد.
من المهم أيضًا الانتباه إلى التاريخ المرضي للمريض، حيث أن بعض الأعراض والعوامل قد تساعد في توجيه التشخيص. على سبيل المثال، وجود ألم في الجانب الأيمن من البطن مع الصفراء قد يشير إلى حصوات، بينما وجود أعراض عامة مثل الإرهاق وفقدان الشهية قد يكون مرتبطًا بأمراض الكبد.
الفهم الدقيق لنوعي الصفراء يساعد في تجنب التأخير في التشخيص، وهو أمر بالغ الأهمية، خاصة في الحالات التي يكون فيها السبب خطيرًا مثل الأورام. كما أن التفرقة الصحيحة تساهم في اختيار العلاج الأنسب، مما يحسن من فرص الشفاء ويقلل من المضاعفات.
أهمية التمييز بين النوعين
يمثل التمييز بين الصفراء الانسدادية وغير الانسدادية خطوة محورية في التشخيص الطبي، حيث أن كل نوع يحمل أسبابًا مختلفة تمامًا، وبالتالي يتطلب أسلوب علاج مختلف. إهمال هذا التمييز قد يؤدي إلى تأخير العلاج المناسب، مما يزيد من احتمالية حدوث مضاعفات خطيرة قد تؤثر على الكبد أو الصحة العامة للمريض.
تكمن أهمية هذا التمييز في أن الصفراء الانسدادية غالبًا ما تكون ناتجة عن سبب ميكانيكي واضح، مثل وجود حصوة أو ورم أو تضيق في القنوات الصفراوية. في هذه الحالة، لا يكفي العلاج الدوائي فقط، بل يحتاج المريض إلى تدخل لإزالة هذا العائق. هذا التدخل قد يكون عن طريق المنظار أو الأشعة التداخلية أو الجراحة، حسب طبيعة الحالة.
في المقابل، الصفراء غير الانسدادية لا يكون فيها أي انسداد في القنوات الصفراوية، بل تكون المشكلة في الكبد نفسه أو في عملية تكسير خلايا الدم الحمراء. لذلك، فإن محاولة علاجها بإزالة انسداد غير موجود لن يكون لها أي فائدة، بل قد تعرض المريض لإجراءات غير ضرورية. هنا تظهر أهمية التشخيص الدقيق قبل اتخاذ أي قرار علاجي.
التمييز بين النوعين يساعد أيضًا في تحديد مدى خطورة الحالة. فبعض أسباب الصفراء الانسدادية، مثل الأورام، قد تكون مؤشرًا على وجود مرض خطير يحتاج إلى تدخل سريع. في حين أن بعض حالات الصفراء غير الانسدادية قد تكون مؤقتة أو قابلة للعلاج بسهولة إذا تم التعامل معها مبكرًا.
من الناحية التشخيصية، يعتمد الأطباء على مجموعة من المؤشرات لتحديد نوع الصفراء. تشمل هذه المؤشرات نتائج تحاليل الدم، خاصة مستوى البيليروبين المباشر وغير المباشر، بالإضافة إلى إنزيمات الكبد. كما أن الأشعة تلعب دورًا حاسمًا، حيث أن وجود توسع في القنوات الصفراوية غالبًا ما يشير إلى انسداد.
الأعراض السريرية أيضًا تساهم في التفرقة بين النوعين. فوجود حكة شديدة وبراز فاتح اللون وبول داكن غالبًا ما يشير إلى الصفراء الانسدادية، بينما قد تكون الأعراض في النوع غير الانسدادي أكثر عمومية، مثل التعب أو فقدان الشهية.
من الجوانب المهمة أيضًا أن التمييز الصحيح يساعد في تقليل التكاليف الطبية، حيث يتم توجيه المريض مباشرة إلى الفحوصات والعلاج المناسب دون إهدار الوقت أو الموارد في إجراءات غير ضرورية. كما أنه يقلل من القلق لدى المريض، حيث يتم توضيح الحالة بشكل دقيق منذ البداية.
إضافة إلى ذلك، فإن التمييز بين النوعين يساهم في تحسين نتائج العلاج على المدى الطويل، حيث يتم التعامل مع السبب الحقيقي للحالة وليس فقط الأعراض الظاهرة. هذا يقلل من احتمالية تكرار المشكلة ويحسن من جودة حياة المريض.
إن التفرقة بين الصفراء الانسدادية وغير الانسدادية ليست مجرد خطوة تشخيصية، بل هي أساس العملية العلاجية بالكامل، حيث تحدد الاتجاه الصحيح للعلاج وتضمن تحقيق أفضل نتائج ممكنة بأقل قدر من المخاطر.
أسباب الصفراء الانسدادية
تُعد الصفراء الانسدادية من الحالات المرضية التي تنتج عن وجود عائق يمنع تدفق العصارة الصفراوية من الكبد إلى الأمعاء، مما يؤدي إلى تراكم مادة البيليروبين في الدم وظهور الأعراض المعروفة مثل اصفرار الجلد والعينين. وتتعدد الأسباب التي تؤدي إلى هذا النوع من الصفراء، وقد تختلف في شدتها وخطورتها، لذلك فإن فهم هذه الأسباب يُعد خطوة أساسية في التشخيص والعلاج.
يُعتبر وجود انسداد في القنوات الصفراوية العامل الأساسي في حدوث هذا النوع من الصفراء، سواء كان هذا الانسداد داخل القنوات نفسها أو ناتجًا عن ضغط خارجي عليها. وتختلف طبيعة هذا الانسداد من حالة لأخرى، فقد يكون بسيطًا مثل حصوة صغيرة، أو أكثر تعقيدًا مثل ورم خبيث.
من أكثر الأسباب شيوعًا حصوات المرارة، حيث يمكن أن تنتقل الحصوة من المرارة إلى القناة الصفراوية وتسبب انسدادًا جزئيًا أو كليًا. هذا الانسداد يمنع تدفق الصفراء، مما يؤدي إلى تراكمها داخل الكبد ومن ثم تسربها إلى الدم. وتُعد هذه الحالة من أكثر الحالات التي يمكن علاجها بسهولة نسبيًا باستخدام المنظار.
الأورام أيضًا تُعد من الأسباب المهمة للصفراء الانسدادية، سواء كانت أورامًا في القنوات الصفراوية نفسها أو في الأعضاء المجاورة مثل البنكرياس. هذه الأورام قد تضغط على القنوات الصفراوية أو تغزوها، مما يؤدي إلى انسداد تدريجي يزداد مع الوقت. وغالبًا ما تكون هذه الحالات أكثر تعقيدًا وتتطلب تدخلات متعددة.
كما تلعب الالتهابات دورًا في حدوث الانسداد، حيث يمكن أن تؤدي إلى تورم أو تضيق في القنوات الصفراوية. ومن الأمثلة على ذلك التهاب القنوات الصفراوية، والذي قد ينتج عن عدوى بكتيرية أو مضاعفات لحصوات المرارة. هذا النوع من الالتهاب قد يؤدي إلى انسداد مؤقت أو دائم حسب شدته.
التشوهات الخلقية تُعد سببًا أقل شيوعًا، لكنها مهمة خاصة عند الأطفال. قد يولد بعض الأشخاص بقنوات صفراوية غير مكتملة أو ضيقة، مما يؤدي إلى صعوبة في تصريف العصارة الصفراوية منذ الولادة أو في مراحل مبكرة من الحياة.
بالإضافة إلى ذلك، قد تحدث الصفراء الانسدادية نتيجة مضاعفات بعد العمليات الجراحية، حيث يمكن أن تتكون ندوب أو تليفات تؤدي إلى تضيق القنوات الصفراوية. كما أن بعض الإجراءات الطبية قد تؤدي إلى إصابة القنوات الصفراوية بشكل غير مباشر.
هناك أيضًا أسباب نادرة مثل الطفيليات التي قد تدخل القنوات الصفراوية، أو الجلطات التي قد تؤثر على تدفق الدم إلى الكبد، مما ينعكس على وظيفة القنوات الصفراوية. ورغم ندرة هذه الحالات، إلا أنها يجب أن تؤخذ في الاعتبار عند عدم وجود سبب واضح.
إن تعدد أسباب الصفراء الانسدادية يتطلب تقييمًا دقيقًا لكل حالة على حدة، باستخدام الفحوصات المعملية والأشعة المختلفة. هذا التقييم يساعد في تحديد السبب بدقة، وبالتالي اختيار العلاج المناسب، سواء كان دوائيًا أو تدخليًا، مما يساهم في تحسين الحالة الصحية للمريض بشكل سريع وفعال.
حصوات المرارة
تُعد حصوات المرارة من أكثر الأسباب شيوعًا للصفراء الانسدادية، وهي عبارة عن تجمعات صلبة تتكون داخل المرارة نتيجة خلل في مكونات العصارة الصفراوية. تختلف هذه الحصوات في الحجم والعدد، فقد تكون صغيرة جدًا أو كبيرة بما يكفي لإحداث انسداد كامل في القنوات الصفراوية.
تتكون حصوات المرارة نتيجة زيادة نسبة الكوليسترول أو البيليروبين في العصارة الصفراوية، مما يؤدي إلى ترسب هذه المواد وتكوين بلورات تتجمع مع الوقت لتشكل الحصوات. كما أن قلة حركة المرارة أو عدم تفريغها بشكل كامل قد يساهم في تكوين هذه الحصوات.
في كثير من الحالات، قد لا تسبب حصوات المرارة أي أعراض وتُكتشف بالصدفة أثناء الفحوصات. ولكن عندما تتحرك الحصوة وتصل إلى القناة الصفراوية، قد تؤدي إلى انسداد يمنع تدفق العصارة الصفراوية، مما يسبب الصفراء الانسدادية.
من أبرز الأعراض المرتبطة بحصوات المرارة الألم في الجزء العلوي الأيمن من البطن، والذي قد يمتد إلى الظهر أو الكتف. كما قد يصاحب هذا الألم غثيان أو قيء، وفي حال حدوث انسداد، تظهر أعراض الصفراء مثل اصفرار الجلد والعينين، بالإضافة إلى تغير لون البول والبراز.
تشخيص حصوات المرارة يعتمد بشكل أساسي على الأشعة، حيث يُعد السونار الوسيلة الأكثر شيوعًا لاكتشاف الحصوات. كما يمكن استخدام الأشعة المقطعية أو الرنين المغناطيسي في بعض الحالات لتحديد موقع الحصوة بدقة، خاصة إذا كانت في القنوات الصفراوية.
علاج حصوات المرارة يعتمد على الأعراض وشدة الحالة. في الحالات التي لا تسبب أعراضًا، قد لا يكون هناك حاجة للعلاج الفوري، ويتم الاكتفاء بالمتابعة. أما في الحالات التي تسبب أعراضًا أو مضاعفات، فيكون التدخل ضروريًا.
عند حدوث انسداد في القناة الصفراوية، يُعد العلاج بالمنظار هو الخيار الأول، حيث يمكن من خلاله إزالة الحصوة بسهولة نسبيًا. يتم ذلك باستخدام أدوات دقيقة تمر عبر المنظار، مما يسمح باستخراج الحصوة دون الحاجة إلى جراحة.
في بعض الحالات، قد يكون من الضروري استئصال المرارة، خاصة إذا كانت الحصوات متكررة أو تسبب مضاعفات مثل الالتهاب. ويتم ذلك غالبًا باستخدام الجراحة بالمنظار، والتي تتميز بفترة تعافي قصيرة ومضاعفات أقل مقارنة بالجراحة التقليدية.
الوقاية من حصوات المرارة تعتمد على نمط الحياة، حيث يُنصح باتباع نظام غذائي متوازن وتقليل الدهون، بالإضافة إلى الحفاظ على وزن صحي وتجنب فقدان الوزن السريع. كما أن ممارسة النشاط البدني بانتظام قد تساعد في تقليل خطر الإصابة.
الأورام
تُعد الأورام من الأسباب الخطيرة للصفراء الانسدادية، حيث يمكن أن تؤدي إلى انسداد القنوات الصفراوية بشكل تدريجي نتيجة الضغط المباشر أو الغزو الموضعي. وقد تكون هذه الأورام حميدة أو خبيثة، إلا أن الأورام الخبيثة تُعد الأكثر شيوعًا في التسبب في هذا النوع من الصفراء.
يمكن أن تنشأ الأورام داخل القنوات الصفراوية نفسها، كما في سرطان القنوات الصفراوية، أو في الأعضاء المجاورة مثل البنكرياس، خاصة في منطقة رأس البنكرياس. في هذه الحالة، يؤدي الورم إلى ضغط على القناة الصفراوية المشتركة، مما يمنع تدفق العصارة الصفراوية.
تتميز الصفراء الناتجة عن الأورام بأنها غالبًا ما تكون تدريجية وغير مصحوبة بألم في المراحل الأولى، وهو ما قد يؤدي إلى تأخر التشخيص. ومع تقدم الحالة، قد تظهر أعراض أخرى مثل فقدان الوزن، ضعف الشهية، والإرهاق العام، وهي علامات قد تشير إلى وجود مرض خطير.
تشخيص الأورام يتطلب مجموعة من الفحوصات المتقدمة، تشمل الأشعة المقطعية والرنين المغناطيسي، بالإضافة إلى المنظار الذي يمكن من خلاله أخذ عينات لتحليلها. هذه الفحوصات تساعد في تحديد نوع الورم ومدى انتشاره، وهو ما يؤثر بشكل مباشر على خطة العلاج.
علاج الأورام يعتمد على عدة عوامل، منها نوع الورم، حجمه، ومدى انتشاره. في بعض الحالات، يمكن إجراء جراحة لإزالة الورم، خاصة إذا تم اكتشافه في مراحل مبكرة. أما في الحالات المتقدمة، فقد يكون الهدف من العلاج هو تخفيف الأعراض وتحسين جودة الحياة.
من الوسائل المهمة في التعامل مع الصفراء الناتجة عن الأورام تركيب الدعامات الصفراوية، سواء عن طريق المنظار أو من خلال الجلد. هذه الدعامات تساعد على فتح القناة الصفراوية وتصريف العصارة، مما يقلل من الأعراض ويحسن وظائف الكبد.
كما قد يُستخدم العلاج الكيميائي أو الإشعاعي في بعض الحالات، خاصة في الأورام الخبيثة، وذلك للحد من نمو الورم أو تقليص حجمه. ويُعد هذا النوع من العلاج جزءًا من خطة متكاملة يشرف عليها فريق طبي متخصص.
من المهم أيضًا متابعة الحالة بشكل دوري، حيث أن الأورام قد تتغير مع الوقت، وقد تحتاج إلى تعديل في خطة العلاج. كما أن المتابعة تساعد في اكتشاف أي مضاعفات مبكرًا والتعامل معها بشكل مناسب.
تُعد الأورام سببًا مهمًا وخطيرًا للصفراء الانسدادية، ويتطلب التعامل معها تشخيصًا دقيقًا وعلاجًا متكاملًا. ورغم التحديات التي قد تواجه هذه الحالات، إلا أن التقدم الطبي ساهم في تحسين فرص العلاج وتخفيف الأعراض بشكل كبير.
الالتهابات والتضيق
تُعد الالتهابات والتضيق من الأسباب المهمة التي قد تؤدي إلى حدوث الصفراء الانسدادية، حيث تؤثر بشكل مباشر على القنوات الصفراوية وتعيق تدفق العصارة الصفراوية من الكبد إلى الأمعاء. وتختلف شدة هذه الحالات من التهاب بسيط يمكن علاجه بسهولة، إلى حالات مزمنة قد تؤدي إلى تلف دائم في القنوات الصفراوية إذا لم يتم التعامل معها بشكل صحيح.
يحدث الالتهاب في القنوات الصفراوية غالبًا نتيجة عدوى بكتيرية، وقد تكون هذه العدوى صاعدة من الأمعاء أو مرتبطة بوجود حصوات داخل القنوات. عندما تدخل البكتيريا إلى القنوات الصفراوية، تسبب تهيجًا وتورمًا في جدار القناة، مما يؤدي إلى تضيقها بشكل مؤقت أو دائم. هذا التضيق يقلل من تدفق الصفراء، وقد يؤدي إلى انسداد جزئي أو كامل.
من أشهر أنواع الالتهابات التي تصيب القنوات الصفراوية التهاب القنوات الصفراوية الحاد، والذي يُعد حالة طبية طارئة في بعض الأحيان. يتميز هذا الالتهاب بظهور أعراض مثل الحمى، الألم في الجانب الأيمن من البطن، والصفراء، وهي مجموعة أعراض تُعرف بالثلاثي الكلاسيكي. في الحالات الشديدة، قد يتطور الأمر إلى تسمم دموي، مما يستدعي تدخلاً عاجلاً.
أما التضيق، فقد يكون ناتجًا عن التهابات سابقة أدت إلى تليف في جدار القنوات الصفراوية. هذا التليف يسبب ضيقًا دائمًا يمنع مرور العصارة الصفراوية بشكل طبيعي. كما قد يحدث التضيق نتيجة إصابة أثناء العمليات الجراحية، خاصة عمليات استئصال المرارة، حيث يمكن أن تتعرض القنوات الصفراوية لضرر يؤدي إلى تكوين ندبة تضيق مجرى القناة.
تشخيص الالتهابات والتضيق يعتمد على مجموعة من الفحوصات، تشمل تحاليل الدم التي تظهر ارتفاعًا في مؤشرات الالتهاب، بالإضافة إلى إنزيمات الكبد. كما تُستخدم الأشعة مثل السونار والرنين المغناطيسي لتحديد مكان التضيق ودرجة الانسداد. في بعض الحالات، يتم اللجوء إلى المنظار لتشخيص الحالة بدقة أكبر.
علاج هذه الحالات يختلف حسب السبب وشدة الحالة. في حالات الالتهاب الحاد، يتم إعطاء المضادات الحيوية للسيطرة على العدوى، بالإضافة إلى دعم الحالة العامة للمريض بالسوائل والأدوية. وإذا كان هناك انسداد، فقد يكون من الضروري التدخل بالمنظار لتصريف الصفراء.
أما في حالات التضيق، فقد يتم توسيع القناة باستخدام أدوات خاصة من خلال المنظار، أو تركيب دعامة تساعد على إبقاء القناة مفتوحة. في بعض الحالات المعقدة، قد يكون التدخل الجراحي ضروريًا لإعادة بناء القناة الصفراوية.
من المهم متابعة المرضى الذين يعانون من هذه الحالات، حيث أن الالتهابات المتكررة أو التضيق المزمن قد يؤديان إلى مضاعفات مثل تليف الكبد أو تكون حصوات جديدة. لذلك، فإن المتابعة الدورية تساعد في اكتشاف أي تغيرات مبكرًا والتعامل معها.
التشوهات الخلقية
تُعتبر التشوهات الخلقية في القنوات الصفراوية من الأسباب الأقل شيوعًا للصفراء الانسدادية، إلا أنها تمثل أهمية كبيرة خاصة في الأطفال وحديثي الولادة. هذه التشوهات تكون موجودة منذ الولادة، وقد تؤثر على تكوين أو وظيفة القنوات الصفراوية، مما يؤدي إلى صعوبة أو عدم القدرة على تصريف العصارة الصفراوية بشكل طبيعي.
من أبرز هذه التشوهات ما يُعرف برتق القنوات الصفراوية، وهو حالة يحدث فيها انسداد أو غياب كامل للقنوات الصفراوية خارج الكبد. هذه الحالة تؤدي إلى تراكم الصفراء داخل الكبد، مما يسبب تلفًا تدريجيًا في خلايا الكبد إذا لم يتم التدخل مبكرًا. وتُعد هذه الحالة من الأسباب الرئيسية لزراعة الكبد في الأطفال.
قد تشمل التشوهات أيضًا وجود ضيق خلقي في القنوات الصفراوية، أو تشوه في شكلها أو مسارها، مما يعيق تدفق العصارة الصفراوية. في بعض الحالات، قد تكون القنوات موجودة ولكنها غير قادرة على العمل بكفاءة، مما يؤدي إلى ظهور أعراض الصفراء.
تظهر أعراض هذه الحالات غالبًا في سن مبكرة، حيث يُلاحظ اصفرار الجلد والعينين لدى الطفل، بالإضافة إلى تغير لون البراز ليصبح فاتحًا، والبول داكنًا. كما قد يعاني الطفل من ضعف في النمو أو تضخم في الكبد نتيجة تراكم الصفراء.
تشخيص التشوهات الخلقية يتطلب دقة كبيرة، ويعتمد على مجموعة من الفحوصات، تشمل تحاليل الدم، والأشعة مثل السونار، بالإضافة إلى الأشعة المتقدمة مثل الرنين المغناطيسي. في بعض الحالات، قد يتم إجراء خزعة من الكبد لتقييم مدى تأثير الحالة على أنسجة الكبد.
علاج هذه التشوهات يعتمد على نوعها وشدتها. في حالة رتق القنوات الصفراوية، يتم إجراء جراحة تُعرف باسم عملية كاساي، وهي تهدف إلى إنشاء مسار بديل لتصريف الصفراء. ويُفضل إجراء هذه العملية في سن مبكرة للحصول على أفضل النتائج.
في الحالات الأخرى، قد يتم استخدام الدعامات أو الإجراءات التداخلية لتحسين تدفق الصفراء، خاصة إذا كان هناك تضيق يمكن التعامل معه. أما في الحالات المتقدمة، فقد تكون زراعة الكبد هي الخيار الوحيد لإنقاذ حياة المريض.
من المهم متابعة الأطفال المصابين بهذه الحالات بشكل دوري، حيث أن الحالة قد تتطور مع الوقت، وقد تظهر مضاعفات مثل تليف الكبد أو ارتفاع ضغط الدم البابي. المتابعة المستمرة تساعد في التدخل المبكر وتحسين النتائج.
تعد التشوهات الخلقية سببًا مهمًا للصفراء الانسدادية، خاصة في الأطفال، ويتطلب التعامل معها فريقًا طبيًا متخصصًا وخطة علاجية دقيقة. كما أن التشخيص المبكر يلعب دورًا حاسمًا في تحسين فرص العلاج وتقليل المضاعفات.
توجد مجموعة من العوامل التي لا تُعد أسبابًا مباشرة للصفراء الانسدادية، لكنها تساهم بشكل كبير في زيادة احتمالية حدوث الانسداد في القنوات الصفراوية. فهم هذه العوامل يساعد في الوقاية وتقليل فرص الإصابة، كما يساهم في تحسين نتائج العلاج عند حدوث المشكلة.
عوامل مساعدة على حدوث الانسداد
من أهم هذه العوامل نمط الحياة غير الصحي، خاصة النظام الغذائي الغني بالدهون والفقير بالألياف. هذا النوع من الغذاء يزيد من احتمالية تكوين حصوات المرارة، والتي تُعد من الأسباب الرئيسية للانسداد. كما أن قلة النشاط البدني تساهم في بطء حركة المرارة، مما يزيد من فرص تكون الحصوات.
السمنة تُعد أيضًا من العوامل المهمة، حيث ترتبط بزيادة نسبة الكوليسترول في العصارة الصفراوية، مما يؤدي إلى ترسبه وتكوين الحصوات. كما أن فقدان الوزن السريع قد يكون له تأثير عكسي، حيث يؤدي إلى تغيرات في توازن مكونات الصفراء، مما يزيد من خطر تكون الحصوات.
العوامل الهرمونية تلعب دورًا في بعض الحالات، خاصة لدى النساء، حيث أن هرمون الإستروجين قد يزيد من إفراز الكوليسترول في الصفراء. لذلك، فإن الحمل أو استخدام بعض وسائل منع الحمل قد يزيد من احتمالية تكون الحصوات.
الأمراض المزمنة مثل السكري وأمراض الكبد قد تؤثر على وظيفة القنوات الصفراوية، مما يجعلها أكثر عرضة للانسداد. كما أن بعض أمراض الدم التي تؤدي إلى تكسير كريات الدم الحمراء قد تزيد من مستوى البيليروبين، مما يساهم في تكوين حصوات صبغية.
العوامل الوراثية أيضًا لها دور، حيث أن وجود تاريخ عائلي للإصابة بحصوات المرارة أو أمراض القنوات الصفراوية قد يزيد من احتمالية الإصابة. هذا يشير إلى وجود استعداد جيني قد يؤثر على تكوين الصفراء أو حركة المرارة.
بعض الأدوية قد تؤثر على تكوين العصارة الصفراوية أو حركة القنوات الصفراوية، مما يزيد من خطر الانسداد. لذلك، يجب استخدام الأدوية تحت إشراف طبي، خاصة إذا كان المريض لديه عوامل خطر أخرى.
التقدم في العمر يُعد عاملًا إضافيًا، حيث أن كفاءة الجسم تقل مع الوقت، وقد تزداد احتمالية الإصابة بالأمراض المختلفة، بما في ذلك أمراض القنوات الصفراوية. كما أن التقدم في العمر قد يكون مرتبطًا بزيادة فرص الإصابة بالأورام.
علاج الصفراء الانسدادية
يعتمد علاج الصفراء الانسدادية على تحديد السبب الرئيسي وراء الانسداد، حيث لا يوجد علاج واحد يناسب جميع الحالات. الهدف الأساسي من العلاج هو إعادة تدفق العصارة الصفراوية بشكل طبيعي، وتقليل مستوى البيليروبين في الدم، ومنع حدوث مضاعفات قد تؤثر على الكبد أو الصحة العامة للمريض.
في البداية، يتم تقييم الحالة بشكل شامل من خلال الفحوصات المعملية والأشعة المختلفة، مثل السونار والأشعة المقطعية والرنين المغناطيسي. هذه الفحوصات تساعد في تحديد مكان الانسداد وسببه، سواء كان حصوة، أو ورمًا، أو تضيقًا في القنوات الصفراوية.
العلاج التحفظي يُعد الخطوة الأولى في بعض الحالات، خاصة إذا كانت الأعراض بسيطة أو إذا كان المريض يحتاج إلى استقرار حالته قبل التدخل. يشمل هذا النوع من العلاج إعطاء السوائل الوريدية، والمسكنات، والمضادات الحيوية في حالة وجود التهاب، بالإضافة إلى أدوية تساعد على تقليل الحكة الناتجة عن تراكم الصفراء.
عندما يكون السبب هو حصوات في القنوات الصفراوية، فإن العلاج بالمنظار يُعد الخيار الأول. من خلال هذا الإجراء، يمكن إزالة الحصوات بسهولة نسبيًا، مما يسمح بعودة تدفق العصارة الصفراوية إلى طبيعتها. كما يمكن توسيع القناة الصفراوية إذا كان هناك تضيق مصاحب.
في الحالات التي يكون فيها الانسداد ناتجًا عن أورام، قد لا يكون من الممكن إزالة السبب بالكامل، خاصة إذا كان الورم في مرحلة متقدمة. في هذه الحالة، يكون الهدف من العلاج هو تخفيف الأعراض وتحسين جودة الحياة. ويتم ذلك من خلال تركيب دعامات صفراوية تساعد على فتح القناة وتصريف الصفراء.
التدخل الجراحي يُستخدم في بعض الحالات، خاصة إذا لم تنجح الوسائل الأخرى أو إذا كان السبب يتطلب استئصال جزء من القناة الصفراوية أو الأعضاء المجاورة. ورغم أن الجراحة تُعد أكثر تدخلاً، إلا أنها قد تكون ضرورية في بعض الحالات المعقدة.
الأشعة التداخلية تُعد خيارًا مهمًا أيضًا، خاصة في الحالات التي لا يمكن فيها استخدام المنظار. من خلال هذه التقنية، يمكن الوصول إلى القنوات الصفراوية عبر الجلد وتركيب دعامات أو تصريف الصفراء، مما يساعد في تخفيف الأعراض.
بعد العلاج، من الضروري متابعة الحالة بشكل دوري، حيث يتم تقييم تحسن الأعراض ومستوى البيليروبين في الدم. كما يتم التأكد من عدم عودة الانسداد أو حدوث مضاعفات.
يعتمد نجاح علاج الصفراء الانسدادية على التشخيص المبكر والتدخل المناسب، بالإضافة إلى اختيار الطريقة العلاجية الأنسب لكل حالة. ومع التقدم في الطب، أصبحت الخيارات العلاجية أكثر تنوعًا وفعالية، مما ساهم في تحسين نتائج العلاج بشكل كبير.
العلاج التحفظي والدعم الطبي
يُعتبر العلاج التحفظي والدعم الطبي خطوة أساسية في التعامل مع الصفراء الانسدادية، خاصة في المراحل الأولى أو في الحالات التي تحتاج إلى استقرار الحالة العامة للمريض قبل التدخلات الأخرى. هذا النوع من العلاج لا يهدف إلى إزالة السبب المباشر للانسداد، بل يركز على تقليل الأعراض وتحسين الحالة الصحية للمريض.
يشمل العلاج التحفظي إعطاء السوائل الوريدية لتعويض أي نقص في السوائل، خاصة إذا كان المريض يعاني من قيء أو فقدان للشهية. كما تساعد هذه السوائل في دعم وظائف الكبد وتحسين الدورة الدموية، مما يساهم في تقليل تأثير تراكم الصفراء.
المسكنات تُستخدم لتخفيف الألم، خاصة في الحالات التي يكون فيها الانسداد مصحوبًا بألم في الجزء العلوي من البطن. يتم اختيار نوع المسكن بعناية لتجنب التأثير على الكبد، حيث أن بعض الأدوية قد تزيد من العبء على هذا العضو.
في حالة وجود التهاب، يتم استخدام المضادات الحيوية للسيطرة على العدوى، خاصة في حالات التهاب القنوات الصفراوية. هذا الإجراء مهم لمنع انتشار العدوى إلى الدم، والذي قد يؤدي إلى مضاعفات خطيرة مثل التسمم الدموي.
الحكة تُعد من الأعراض الشائعة في الصفراء الانسدادية، وتنتج عن تراكم الأملاح الصفراوية في الجلد. يتم استخدام أدوية خاصة لتقليل هذه الحكة، مما يساعد في تحسين راحة المريض وجودة حياته.
التغذية تلعب دورًا مهمًا في العلاج التحفظي، حيث يُنصح باتباع نظام غذائي خفيف قليل الدهون لتقليل العبء على الكبد والمرارة. كما يجب التأكد من حصول المريض على العناصر الغذائية اللازمة، خاصة إذا كان يعاني من فقدان الشهية.
في بعض الحالات، قد يتم إعطاء أدوية تساعد على تحسين تدفق الصفراء، خاصة إذا كان الانسداد جزئيًا. هذه الأدوية قد تكون مفيدة في تقليل الأعراض، لكنها لا تُعد بديلاً عن التدخل في الحالات التي يكون فيها الانسداد كاملًا.
العلاج التحفظي يُستخدم أيضًا كمرحلة تمهيدية قبل إجراء المنظار أو الجراحة، حيث يساعد في تحسين الحالة العامة للمريض وتقليل خطر حدوث مضاعفات أثناء الإجراء.
من المهم متابعة الحالة أثناء العلاج التحفظي، حيث يتم تقييم استجابة المريض للعلاج، وفي حال عدم التحسن، يتم الانتقال إلى خيارات علاجية أخرى. كما يتم مراقبة وظائف الكبد ومستوى البيليروبين بشكل دوري.
يُعد العلاج التحفظي جزءًا مهمًا من خطة علاج الصفراء الانسدادية، حيث يساهم في تحسين الحالة العامة للمريض وتهيئته للتدخلات الأخرى، كما يساعد في تقليل الأعراض وتحسين جودة الحياة بشكل مؤقت أو دائم حسب الحالة.
إزالة الحصوات بالمنظار
تُعد إزالة الحصوات بالمنظار من أكثر الطرق شيوعًا وفعالية في علاج الصفراء الانسدادية الناتجة عن وجود حصوات في القنوات الصفراوية. هذه التقنية تُعرف باسم منظار القنوات المرارية والبنكرياسية، وتُستخدم لتشخيص وعلاج المشكلة في نفس الوقت، مما يجعلها خيارًا مفضلًا في كثير من الحالات.
يتم إجراء هذا النوع من المناظير من خلال إدخال أنبوب مرن عبر الفم، يمر بالمريء والمعدة حتى يصل إلى الجزء الأول من الأمعاء الدقيقة، حيث تفتح القناة الصفراوية. من خلال هذا المنظار، يستطيع الطبيب رؤية القنوات الصفراوية وتحديد مكان الحصوة بدقة.
بعد تحديد موقع الحصوة، يتم استخدام أدوات دقيقة تمر عبر المنظار لإزالتها. في بعض الحالات، قد يتم توسيع فتحة القناة الصفراوية لتسهيل خروج الحصوة، وهي خطوة تُعرف بشق الحليمة. هذا الإجراء يساعد في إزالة الحصوات الكبيرة أو المتعددة بسهولة أكبر.
تتميز هذه الطريقة بأنها لا تتطلب شقًا جراحيًا، مما يقلل من الألم وفترة التعافي. كما أن نسبة نجاحها عالية، خاصة في الحالات التي يتم فيها التشخيص المبكر. ويستطيع معظم المرضى مغادرة المستشفى خلال فترة قصيرة بعد الإجراء.
ورغم فعالية هذا الإجراء، إلا أنه قد يصاحبه بعض المضاعفات النادرة، مثل التهاب البنكرياس أو النزيف أو العدوى. لذلك، يجب أن يتم على يد فريق طبي متخصص وفي مركز مجهز بشكل جيد.
قبل إجراء المنظار، يتم تحضير المريض بالصيام لعدة ساعات، كما يتم إجراء بعض الفحوصات للتأكد من جاهزيته للإجراء. وقد يتم إعطاء أدوية مهدئة لمساعدة المريض على الاسترخاء أثناء العملية.
بعد الانتهاء من إزالة الحصوات، يتم متابعة المريض للتأكد من تحسن الأعراض وانخفاض مستوى البيليروبين. كما قد يتم إجراء فحوصات إضافية للتأكد من عدم وجود حصوات متبقية.
في بعض الحالات، قد يكون من الضروري استئصال المرارة بعد إزالة الحصوات، خاصة إذا كانت الحصوات متكررة. هذا الإجراء يساعد في منع تكرار المشكلة في المستقبل.
تُعد إزالة الحصوات بالمنظار من أفضل الحلول لعلاج الصفراء الانسدادية الناتجة عن الحصوات، حيث تجمع بين الفعالية والأمان، وتوفر للمريض فرصة للتعافي السريع دون الحاجة إلى جراحة تقليدية.